Перейти к:
Сложный случай диагностики патологии правого желудочка. Двухкамерный правый желудочек
https://doi.org/10.21886/2712-8156-2025-6-2-72-79
Аннотация
Диагностика патологии правого желудочка часто вызывает затруднения. В статье представлен клинический случай сложности верификации двухкамерного правого желудочка. У пациентки с резекцией коарктации аорты в анамнезе, но не корригированным дефектом межжелудочковой перегородки, со временем появились высокоскоростные потоки в полости правого желудочка, диагностированные при трансторакальной эхокардиографии, которые были расценены как проявления внутрижелудочковой обструкции при гипертрофической кардиомиопатии правого желудочка. При дообследовании возникли расхождения при постановке окончательного диагноза. Дифференциальный диагноз был проведён между гипертрофической кардиомиопатией правого желудочка, некомпактной кардиомиопатией правого желудочка и двухкамерным правым желудочком.
Ключевые слова
Для цитирования:
Гутова С.Р., Скибицкий В.В., Фендрикова А.В. Сложный случай диагностики патологии правого желудочка. Двухкамерный правый желудочек. Южно-Российский журнал терапевтической практики. 2025;6(2):72-79. https://doi.org/10.21886/2712-8156-2025-6-2-72-79
For citation:
Gutova S.R., Skibitsky V.V., Fendrikova A.V. Difficult case of right ventricular pathology diagnostics. Double-chamber right ventricle. South Russian Journal of Therapeutic Practice. 2025;6(2):72-79. (In Russ.) https://doi.org/10.21886/2712-8156-2025-6-2-72-79
Введение
В связи с многообразным пространственным соотношением отделов правого желудочка (ПЖ), его неправильной формой, неровной поверхностью эндокарда и сложным механизмом сокращения, а также расположением непосредственно за грудиной исследование его при проведении трансторакальной эхокардиографии (ЭхоКГ) затруднено. Морфологически в ПЖ выделяют три отдела: 1) приточный, или синусный; 2) мышечный, или трабекулярный; 3) выводной, или инфундибулярный, представленный артериальным конусом [1]. Для ПЖ характерна повышенная трабекулярность мышечной части, наличие перегородочно-краевой трабекулы и перегородочно-париетальных мышц, проходящих от перегородки к наружной стенке желудочка формирующих модераторный тяж [2]. Наджелудочковый гребень вместе с модераторным тяжем образуют мышечное кольцо, отделяющее приточный и трабекулярный отделы от выводного. В ПЖ выделяют переднюю и боковую стенки, а также базальные, средние и апикальные отделы [2]. Толщина свободной стенки ПЖ в норме составляет 2–5 мм, что примерно в 3 раза меньше, чем толщина стенок левого желудочка (ЛЖ) [3]. Из-за большего конечного диастолического объема (КДО) ПЖ лучше переносит нагрузку объёмом, но его фракция выброса несколько ниже, чем ЛЖ, и варьируется от 40 до 45% [4].
Распространённость гипертрофической кардиомиопатии (ГКМП) составляет 0,6% случаев среди населения [5]. ГКМП — практически единственное сердечно-сосудистое заболевание, которое может манифестировать в любом возрасте. ГКМП ПЖ встречается крайне редко. В большинстве случаев патогенные варианты в генах цитоскелета, ассоциированные с ГКМП, представляют собой индивидуальные замены, описанные однократно. Развитие ГКМП на фоне патогенных вариантов в генах цитоскелета часто ассоциировано с сочетанными пороками сердца (дефект межпредсердной перегородки, ДМЖП), а также признаками некомпактного миокарда. Критерием гипертрофии миокарда ПЖ считается утолщение стенки ПЖ более 5 мм. Структурное ремоделирование ПЖ в 15 –90% приводит к внутрижелудочковой обструкции, которая может быть на уровне срединных сегментов ПЖ или на уровне выходного тракта ПЖ. Критерием наличия обструкции выносящего тракта ПЖ считается увеличение градиента давления более 16 мм рт. ст. в покое [5].
Распространённость некомпактной кардиомиопатии (НКМП) составляет 0,014–0,045% среди взрослого населения [6]. НКМП обычно формируется в сегментах ЛЖ, и крайне редко выявляется бивентрикулярное поражение. Вопрос об изолированном поражении ПЖ при НКМП до сих пор остается дискуссионным, поскольку отсутствуют достоверные статистические данные и критерии диагностики.
Двухкамерный ПЖ (ДКПЖ) относится к числу сложных и недостаточно изученных врождённых пороков сердца (ВПС). Частота встречаемости ДКПЖ составляет 0,5–2% от всех ВПС, и как самостоятельную врождённую патологию его начали рассматривать только в 1990-е гг. [7]. ДКПЖ — это порок сердца, при котором ПЖ разделён на две части: проксимальную с высоким давлением и дистальную с низким давлением [7]. Большинство авторов придерживаются схожего определения, тем не менее существуют разногласия относительно анатомического субстрата обструкции в полости ПЖ, его морфологического строения и уровня его местоположения [7][8]. В свою очередь есть данные о том, что ДКПЖ может быть приобретенным состоянием, развивающимся в результате прогрессирующей гипертрофии наджелудочкого гребня и других мышечных структур в полости ПЖ у пациентов с небольшими рестриктивными дефектами МЖП (ДМЖП) [7, 9]. Таким образом, выделяют два основных типа ДКПЖ. При первом типе отмечается наличие аномального мышечного пучка, простирающегося от перегородки до боковой стенки. При втором типе внутрижелудочковая обструкция образована за счёт выраженной гипертрофии стенок. Разница давления между камерами при первом типе выше. Для второго типа характерно наличие ДМЖП. В свою очередь ДКПЖ сочетается с ДМЖП в 80–90% случаях [7]. Намного реже, ДКПЖ может комбинироваться с подклапанным стенозом аорты, клапанным стенозом ЛА и ее гипоплазией, тетрадой Фалло и другими пороками.
Современное лечение порока заключается в хирургическом закрытии ДМЖП с резекцией гипертрофированных мышечных пучков у пациентов с умеренной или выраженной обструкцией, имеющих симптомы правожелудочковой сердечной недостаточности [7][9]. Также хирургическое вмешательство рекомендовано бессимптомным пациентам, но с градиентом давления более 40 мм рт. ст. между проксимальным и дистальным камерами [7, 9]. Консервативная терапия включает в себя назначение бета-блокаторов, которые способствуют уменьшению симптомов и повышению толерантности к физическим нагрузкам. При развитии нарушений ритма, в том числе желудочковой тахикардии, пациентам назначают антиаритмические средства или катетерную абляцию, а также рекомендуют имплантацию кардиовертера-дефибриллятора (КВД) [9].
Описание клинического случая
Больная Д., 1995 г. р., поступила 30 октября 2018 года. в кардиологическое отделение государственного бюджетного учреждения здравоохранения Республики Адыгея «Майкопская городская клиническая больница» (ГБУЗ РА «МГКБ») по направлению кардиолога из поликлиники по месту жительства с жалобами на одышку при умеренной физической нагрузке (ходьба до 200 метров), отёки голеней и стоп, перебои в работе сердца, учащённое сердцебиение и предобморочное состояние.
Анамнез заболевания. В возрасте 3 месяцев у пациентки были выявлены ВПС: мышечный трабекулярный ДМЖП и коарктация аорты. В 1997 г. в кардиохирургическом отделении пороков сердца Краснодарского кардиологического диспансера была выполнена резекция коарктации аорты с анастомозом «конец в конец», ДМЖП не корригировался. В связи с установлением факта рекоарктации аорты в 2006 г. в федеральном государственном бюджетном учреждении «Национальный медицинский исследовательский центр сердечно-сосудистой хирургии им. А.Н. Бакулева» Министерства здравоохранения Российской Федерации (ФГБУ «НМИЦ ССХ им. А.Н. Бакулева» Минздрава России) города Москвы была проведена резекция участка рекоарктации аорты с пластикой дистального отдела дуги аорты и начального сегмента левой подключичной артерии анастомозом «конец в конец». С 2007 г. больная Д. проходила ежегодно лечение в стационаре по месту жительства в связи с сохраняющимися жалобами на периодическое повышение АД, головную боль, одышку при физической нагрузке. Кроме того, пациентка Д. наблюдалась у детского кардиолога в центре грудной хирургии при государственном бюджетном учреждении здравоохранения «Научно-исследовательский институт-Краевая клиническая больница №1 им. проф. С.В. Очаповского» Министерства здравоохранения Краснодарского края (ГБУЗ «НИИ ККБ№1 им. проф. С.В. Очаповского» Минздрава КК) города Краснодар 1 раз в 6 месяцев. С 18 лет пациентка Д. наблюдалась у кардиолога в поликлинике по месту жительства.
Впервые упоминание о локальной гипертрофии миокарда ПЖ встречается в протоколе ЭхоКГ, выполненном в ФГБУ «НМИЦ ССХ им. А.Н. Бакулева» Минздрава России в 2006 г. С 2013 г. в протоколе ЭхоКГ помимо гипертрофии миокарда и утолщённых мышечных тяжей ПЖ появляется описание ускоренных межмышечных турбулентных потоков.
Анамнез жизни. Жительница Майкопа Республики Адыгея, проживала в благополучных условиях. Не замужем, детей нет. При обследовании родственников первой степени родства ВПС по ЭхоКГ не выявлено.
Физикальная диагностика. Состояние пациентки на момент осмотра — средней степени тяжести. Индекс массы тела — 29 кг/м2. Кожные покровы бледноватой окраски, стрии на коже живота, бёдер и предплечий. В лёгких дыхание везикулярное, хрипов нет, частота дыхания — 20 в минуту. АД — 130/80 мм рт. ст. При осмотре область сердца визуально не изменена. При аускультации сердца тоны приглушены, ритм правильный, прерывается единичными экстрасистолами. Частота сердечных сокращений — 72 удара в минуту. Выслушивается систолический негрубый шум по левому краю грудины, на верхушке, в точке проекции клапана ЛА. Акцент II тона на ЛА. Пульсация на периферических артериях сохранена. Живот обычной формы, при пальпации мягкий, безболезненный. Печень не выступает из-под края реберной дуги. Селезёнка не пальпируется. Отмечаются периферические отёки голеней и стоп. Сатурация кислорода в крови — 96%.
Пациентке были проведены стандартные лабораторные исследования (общий анализ крови, общий анализ мочи, биохимический анализ крови, коагулограмма), показатели которых были в пределах нормативных значений.
При проведении электрокардиограммы (ЭКГ) зарегистрирован синусовый ритм с ЧСС 60 в минуту. QT-0,44. Нормальное положение электрической оси сердца. Нарушение внутрипредсердной проводимости. Признаки гипертрофии ЛЖ с перегрузкой. Очаговые изменения передне-перегородочной с захватом верхушки и передне-боковой стенок ЛЖ.
По результатам холтеровского мониторирования ЭКГ (ХМЭКГ) выявлено 4 желудочковых (парасистолических) куплета и 1 короткий пароксизм желудочковой (парасистолической) тахикардии из 7 комплексов с частотой около 135 в минуту.
ЭхоКГ. Результаты ЭхоКГ представлены в таблице и на рисунках 1 и 2.
Таблица / Table 1
Протокол эхокардиографии, проведенной на базе ГБУЗ РА «МГКБ»
Echocardiography protocol conducted at the State Budgetary Healthcare Institution of the Republic of Adygeya “Moscow City Clinical Hospital”
Показатель | Значения | Норма | Показатель | Значения | Норма |
КДР ЛЖ | 45 мм | ≤52,2 | Базальный диаметр ПЖ | 39 мм | <42 |
КСР ЛЖ | 30 мм | ≤34,8 | Средний диаметр ПЖ | 25 мм | <36 |
МЖП ЛЖ | 17 мм | ≤9 | ВТПЖ, проксимальный диаметр | 30 мм | <36 |
ЗС ЛЖ | 12 мм | ≤9 | ВТПЖ, дистальный диаметр | 25 мм | <28 |
ОТС | 0,5 | ≤0,42 | TAPSE | 30 мм | ≥17 |
ИММЛЖ | 177 г/м2 | ≤95 | Фракция изменения площади ПЖ | 53% | ≥35 |
КДО | 45 мл | 46-106 | Толщина свободной стенки ПЖ | 5 мм | <5 |
КСО | 20 мл | 14-42 | Малый диаметр ПП | 40 мм | 29-45 |
ИКДО | 25,4 | <62 | Объём ПП/ППТ | 28,2 мл/м2 | <28 |
ИКСО | 11,3 | <25 | Диаметр ЛА | 19 мм | 15-21 |
ФВ ЛЖ (Biplan) | 56% | >54 | Диаметр НПВ | 17 мм | <21 |
GLS ЛЖ | -28% | >-20% | Коллабирование на вдохе | >50% | >50 |
Е/А МК | 0,6 | >0,8 или <2,0 | Скорость ТР | 3,69 м/с | <2,8 |
DT Е | 161 мс | >160 и <220 | Рассчётное давление в ЛА | 55 мм рт.ст. | <31 |
Скорость пика Е | 63 см/c | <120 | Диаметр корня Ао на уровне синусов Вальсальвы | 22 мм | <38 |
e’ (септальная) | 4,06 см/сек | >7 | Диаметр восходящего отдела Ао | 23 мм | <38 |
e’ (латеральная) | 6,29 см/сек | >10 | Фиброзное кольцо/ППТ | 10,7 мм/м2 | ≤14 |
Е/е’(септ.) | 15,5 | <8 | Синусы Вальсальвы/ППТ | 12,4 мм/м2 | ≤19 |
Е/е’(латер.) | 10 | <8 | Синотубулярное соединение/ППТ | 11,9 мм/м2 | ≤17 |
Размер ЛП | 42 мм | 27-38 | Проксимальная восходящая Ао/ППТ | 13 мм/м2 | ≤17 |
Объём ЛП | 45,3 мл | <52 | Индексированный объём LAVI | 25,6 мл/м2 | ≤34 |
МР | +/++ | + | АР | + | - |
ТР | ++ | + | ПР | + | + |
Дополнение: в верхней и средней частях ПЖ лоцируются множественные утолщенные мышечные тяжи (трабекулы), формирующие высокоскоростные потоки с максимальной скоростью до 445 см/сек. Толщина стенки ПЖ в области верхушки вместе с трабекулами — 28 мм. Полость ПЖ сформирована в основном за счёт базальных отделов. Максимальный градиент в выводном отделе ПЖ — 4 мм рт. ст. На границе базального и среднего сегментов МЖП в мышечной его части визуализируется дефект размером 6×17 мм, открывающийся в трабекулярную часть ПЖ с двунаправленным током крови. Эхо-негативное пространство за ЗСЛЖ — 4 мм, над ПП — 5 мм, перед правыми отделами —7 мм. Диаметр нисходящего отдела Ао перед пластикой 8 мм. Максимальный градиент в области пластики коарктации Ао — 31 мм рт. ст. Заключение: состояние после пластики коарктации аорты и устья левой подключичной артерии. Незначительный стеноз в месте пластики коарктации аорты. ДМЖП, мышечный трабекулярный с двунаправленным током крови. Гипертрофия миокарда ПЖ с формированием внутрижелудочковой обструкции. Гипертрофия миокарда ЛЖ. Диастолическая дисфункция ЛЖ с нарушением расслабления. Незначительная митральная, аортальная и умеренная трикуспидальная регургитация. Умеренная лёгочная гипертензия. Незначительный гидроперикард. | |||||
Примечание: ЛЖ — левый желудочек, ПЖ — правый желудочек, КДР — конечный диастолический размер, КСР — конечный систолический размер, МЖП — межжелудочковая перегородка, ЗС — задняя стенка, ОТС — относительная толщина стенки, ИММ — индекс массы миокарда, КДО — конечный диастолический объём, КСО — конечный систолический объём, И — индексированный, ФВ — фракция выброса, УО — ударный объем, GLS — глобальный продольный стрейн, DT E — время замедления раннего диастолического наполнения ЛЖ, Е — скорость раннего наполнения желудочков, А — скорость позднего наполнения желудочков, е’ — скорость раннего диастолического движения, ЛП — левое предсердие, LAVI — отношение объёма ЛП к площади поверхности тела (ППТ); ЛА — лёгочная артерия, TAPSE — систолическое движение плоскости трикуспидального кольца в М-режиме, ПП — правое предсердие, НПВ — нижняя полая вена, Ао — аорта, ВТ — выводной тракт, ТР — трикуспидальная регургитация, МР — митральная регургитация, АР — аортальная регургитация, ПР — пульмональная регургитация.
Протокол составлен согласно консенсусу экспертов Европейской ассоциации кардиоваскулярной визуализации [10].
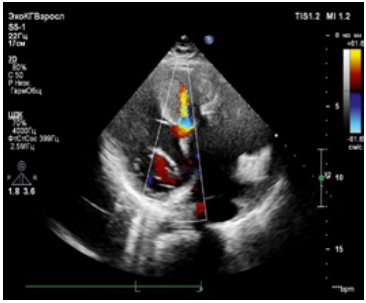
Рисунок 1. Мышечный трабекулярный дефект межжелудочковой перегородки (отмечено стрелкой)
Figure 1. Muscle trabecular defect of the interventricular septum (indicated by the arrow)
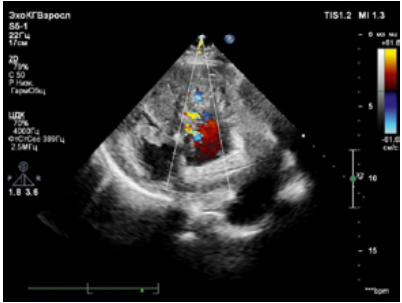
Рисунок 2. Ускоренные межмышечные турбулентные потоки (отмечено стрелкой)
Figure 2. Accelerated intermuscular turbulent flows (indicated by the arrow)
По результатам обследования был выставлен диагноз.
Основной: ВПС: мышечный трабекулярный ДМЖП. Коарктация аорты. Состояние после резекции коарктации аорты (1997 г.). Состояние после резекции участка рекоарктации аорты с пластикой дистального отдела дуги аорты и начального сегмента левой подключичной артерии (2006 г.). ГКМП ПЖ с внутрижелудочковой обструкцией.
Осложнение: Хроническая сердечная недостаточность II А стадия — III функциональный класс по NYHA.
Сопутствующий: Симптоматическая артериальная гипертензия. Гипертрофия миокарда ЛЖ. Нарушения ритма по типу желудочковой экстрасистолии, пароксизмальной желудочковой тахикардии.
Пациентке Д. была проведена симптоматическая терапия. На фоне проведённого лечения состояние больной улучшилось. В динамике одышка при физической нагрузке уменьшилась, отёков нижних конечностей нет. Однако сохранялись перебои в работе сердца. Пациентка была выписана из стационара в удовлитворительном состоянии с рекомендациями продолжить приём метопролола сукцинат 50 мг утром под контролем АД и ЧСС, лозартана 12,5 мг утром под контролем АД, спироналоктона 25 мг утром и в обед и торасемида 5 мг утром под контролем АД, уровня калия и креатинина крови (контроль 1 раз в 3–5 месяцев) и диуреза, апиксабана 5 мг утром и вечером длительно. Кроме того, в связи с появлением признаков правожелудочковой сердечной недостаточности, зарегистрированным пароксизмом желудочковой тахикардии по ХМЭКГ во время госпитализации, пресинкопального состояния, а также, возможно, необходимостью имплантации окклюдера МЖП и назначения специфической терапии пациентка была направлена в экспертный центр — федеральное государственное бюджетное учреждение «Национальный медицинский исследовательский центр кардиологии им. ак. Е.И. Чазова» Министерства здравоохранения Российской Федерации (ФГБУ «НМИЦК им. ак. Е.И. Чазова» Минздрава России), где находилась с 11.03.2019 г. по 28.03.2019 г.
В ФГБУ «НМИЦК им. ак. Е.И. Чазова» Минздрава России помимо стандартных лабораторных исследований пациентке Д. было проведено исследование анализа на BNP (мозговой натрийуретический пептид), составивший 812,7 пг/мл (0,0–100,0) (референсное значение указано в скобках).
Из инструментальных исследований было проведено ЭКГ, а также ХМЭКГ, по результатам которого зарегистрированы 700 желудочковых экстрасистол, 1 пароксизм неустойчивой желудочковой тахикардии с узкими комплексами с частотой желудочковых сокращений 138 ударов в минуту.
ЭхоКГ. ВПС: мышечный трабекулярный ДМЖП (небольшой), со сбросом крови слева направо, с частичным перекрестным сбросом справа налево в позднюю систолу. Стеноз лёгкой степени в области нисходящей аорты (в месте пластики коарктации аорты). Незначительная гипертрофия миокарда ЛЖ. Выраженная гипертрофия миокарда ПЖ со значительно выраженной трабекулярностью, с наличием глубоких лакун (с соотношением некомпактного миокарда к компактному > 3), систолическая облитерация средне-верхушечных отделов ПЖ. Без значимой обструкции выносящего тракта ПЖ в покое. Полость ПЖ уменьшена в объёме, сформирована в основном за счёт базальных отделов. Отмечается повышение давления в ПЖ, без значимого повышения систолического давления в ЛА. ЭхоКГ-картина может соответствовать сочетанию ГКМП ПЖ с изолированной НКМП ПЖ.
Мультиспиральная компьютерная томография сердца, комплексное исследование (коронарный кальций, ангиография, вентрикулография, перфузия миокарда). Картина ДМЖП со сбросом крови слева направо и признаками объемной перегрузки правых отделов сердца. Гипертрофия МЖП.
МРТ сердца. Верхушечный отдел ПЖ отделён от приточного циркулярной бороздой глубиной около 5–7 мм. Приточный отдел ПЖ имеет нормальные размеры — 44 мм, толщина миокарда в области приточного отдела — 3 мм. Признаков обструкции и гипертрофии миокарда в выносящем тракте ПЖ не выявлено. Трабекулярный отдел ПЖ шаровидной формы, в проксимальном его отделе определяется гипертрофия миокарда до 7–9 мм, внутри визуализируются множественные утолщённые трабекулы. Сократимость трабекулярного отдела ПЖ в сравнении с приточным отделом снижена. Отмечается гипертрофия МЖП в среднем сегменте и апикальном сегменте до 15 мм, нижней стенки в апикальном сегменте до 13 мм. Определяется низкое прикрепление папиллярных мышц. В среднем сегменте мышечной части МЖП визуализируется дефект размером 7×15 мм, открывающийся в трабекулярную часть ПЖ. Соотношение системного и лёгочного кровотока (Qs/Qp)-1:1,4. Скопление жидкости в полости перикарда толщиной слоя до 7–8 мм. Заключение: ВПС: коарктация аорты после хирургической коррекции с признаками незначительного повторного сужения, дефект мышечной части МЖП со сбросом крови слева направо, аномалия строения ПЖ с формированием отдельной гипертрофированной трабекулярной части ПЖ (вариант ДКПЖ?), гипертрофия (рисунок 3).
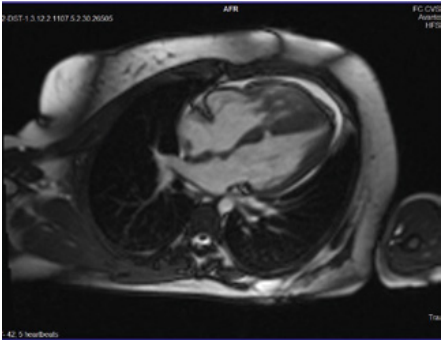
Рисунок 3. Магнитно-резонансная томография сердца. Приточный (1) и гипертрофированный трабекулярный (2) отделы правого желудочка. Мышечный трабекулярный дефект межжелудочковой перегородки (указан стрелкой).
С учётом наличия ДМЖП, аускультативной картины (акцент II тона на ЛА), результатов МРТ сердца для уточнения степени легочной гипертензии, а также для измерения градиента в полости ПЖ между изменённым и неизменённым отделами ПЖ (для уточнения ДКПЖ) проводилась катетеризация правых отделов сердца, по результатам которой признаков лёгочной гипертензии не обнаружено, имело место повышенное систолическое давление в полости ПЖ (60 мм рт. ст.), конечное диастолическое давление ПЖ (9 мм рт. ст.), давление заклинивания ЛА (10 мм рт. ст.). Эти данные указывают на относительно одинаковое давление в полости ПЖ и ЛЖ, значимого сброса через ДМЖП не было (Qp/Qs - 0,9). Разница давления между изменённым и неизменённым отделами была незначительными.
С учётом имеющейся патологии ПЖ, возможной высокой аритмогенной активности изменённой части ПЖ, для уточнения риска, показаний к КВД был рассмотрен вопрос о проведении электрофизиологического исследования (ЭФИ) и радиочастотной абляции (РЧА) при необходимости. При проведении ЭФИ по стандартному протоколу желудочковых нарушений ритма индуцировано не было, в связи с чем вопрос о постановке КВД был исключён.
Пациентка была выписана с рекомендациями по лечению (продолжить приём ранее назначенных препаратов под контролем кардиолога в поликилинике по месту жительства) и обращению в федеральное государственное бюджетное учреждение «Национальный медицинский исследовательский центр трансплантологии и искусственных органов им. ак. В.И. Шумакова» Министерства здравоохранения Российской Федерации (ФГБУ «НМИЦ ТИО им. ак. В.И. Шумакова» Минздрава России) города Москвы для решения вопроса о необходимости трансплантации сердца, где была проконсультирована 15.05.2019 г. В ФГБУ «НМИЦ ТИО им. ак. В.И. Шумакова» Минздрава России необходимость трансплантации сердца на момент консультации исключили и рекомендовали продолжить динамическое наблюдение и консервативную терапию.
После обследований, проведённых в городе Москва, пациентка Д. находится под наблюдением кардиолога по месту жительства (г. Майкоп) с частотой посещения 1 раз в 6 месяцев. Каждые полгода пациентка проходит ХМЭКГ. В ноябре 2021 г. пациентка Д. обратилась внепланово к кардиологу по месту жительства с жалобами на усиление одышки при умеренной физической нагрузке, учащённое сердцебиение, перебои в работе сердца, небольшие отёки голеней и стоп. Проведены обследования: ЭКГ (синусовый ритм с ЧСС 78 в минуту, прерывающийся единичными желудочковыми экстрасистолами. Нормальное положение электрической оси сердца. Нарушение внутрипредсердной проводимости. Признаки гипертрофии ЛЖ с перегрузкой. Очаговые изменения передне-перегородочной с захватом верхушки и передне-боковой стенок ЛЖ.), ЭхоКГ (заключение, аналогичное полученному в 2018 г. в ГБУЗ РА «МГКБ»), ХМЭКГ (зарегистрировано 850 желудочковых экстрасистол). По результатам осмотра и обследований была проведена коррекция медикаментозной терапии. На фоне проведенного лечения состояние пациентки улучшилось.
На момент написания статьи состояние пациентки Д. относительно стабильное. Наблюдается у кардиолога по месту жительства и продолжает приём препаратов.
Прогноз заболевания не определён. При регистрации устойчивых пробежек желудочковой тахикардии, появлении головокружения, пресинкопального и синкопального состояний необходимо рассмотреть вопрос об имплантации КВД.
Обсуждение
Данный клинический случай продемонстрировал сложность диагностики и установления верного диагноза при поражении ПЖ. По данным литературы, ДКПЖ может быть приобретённым состоянием, развивающимся на фоне прогрессирующей гипертрофии мышечных структур трабекулярной части у пациентов с небольшим рестриктивным ДМЖП [7][9], что укладывается в данный клинический пример. Для верификации ДКПЖ необходимо проведение МРТ сердца.
Изменения ПЖ у данной пациентки, с учётом результатов МРТ сердца, были расценены как аномалия строения с формированием отдельной гипертрофированной трабекулярной части (вариант ДКПЖ). Диагностированная гипертрофия ЛЖ укладывалась в изменения миокарда на фоне коарктации аорты, которая оперировалась дважды с интервалом в 9 лет. По результатам проведённых исследований признаков перегрузки правых отделов давлением или объёмом выявлено не было (нет дилатации ПЖ и правого предсердия; нижняя полая вена не расширена, коллабирует более 50%; нет лёгочной гипертензии), несмотря на наличие длительного ДМЖП. Вероятнее всего, это связано с открытием дефекта в трабекулярную часть ПЖ. Также имеющийся сброс слева направо на фоне коарктации аорты мог усиливать трабекулярность средних и апикальных отделов ПЖ, что можно подтвердить динамикой ЭКГ, отсутствием данных о повышенной трабекулярности при проведении ЭхоКГ до 2006 г. (указанных в амбулаторной карте). Эти изменения, по данным литературы, соответствуют второму типу ДКПЖ [7][9].
Заключение
Таким образом, при выявлении у пациента при проведении трансторакальной ЭхоКГ межмышечных ускоренных турбулентных потоков в полости ПЖ необходимо исключить такую редкую патологию, как ДКПЖ. С этой целью целесообразно проведение МРТ сердца.
Список литературы
1. Goor D.A., Lillehei C.W. Congenital malformations of the heart: embryology, anatomy, and operative considerations. 1st ed. New York: Grune and Stratton; 1975. ISBN: 10.0808908103
2. McAlpine WA. Heart and coronary arteries: an anatomical atlas for clinical diagnosis, radiological investigation, and surgical treatment. Berlin: Springer-Verlag; 1974. https://doi.org/10.1007/978-3-642-65983-6
3. Lorenz CH, Walker ES, Morgan VL, Klein SS, Graham TP Jr. Normal human right and left ventricular mass, systolic function, and gender differences by cine magnetic resonance imaging. J Cardiovasc Magn Reson. 1999;1(1):7-21. https://doi.org/10.3109/10976649909080829
4. Lang RM, Badano LP, Mor-Avi V, Afilalo J, Armstrong A, Ernande L, et al. Recommendations for cardiac chamber quantification by echocardiography in adults: an update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. J Am Soc Echocardiogr. 2015;28(1):1-39.e14. https://doi.org/10.1016/j.echo.2014.10.003
5. Габрусенко С.А., Гудкова А.Я., Козиолова Н.А., Александрова С.А., Берсенева М.И., Гордеев М.Л., и др. Гипертрофическая кардиомиопатия. Клинические рекомендации 2020. Российский кардиологический журнал. 2021;26(5):4541.
6. Олейников В.Э., Донецкая Н.А., Вдовкин А.В., Бабина А.В., Авдеева И.В. Некомпактный миокард правого желудочка – особенности диагностики и клинической картины. Терапевтический архив. 2022;94(4):558-564.
7. Loukas M, Housman B, Blaak C, Kralovic S, Tubbs RS, Anderson RH. Double-chambered right ventricle: a review. Cardiovasc Pathol. 2013;22(6):417-423. https://doi.org/10.1016/j.carpath.2013.03.004
8. Hoffman P, Wójcik AW, Rózański J, Siudalska H, Jakubowska E, Włodarska EK, et al. The role of echocardiography in diagnosing double chambered right ventricle in adults. Heart. 2004;90(7):789-793. https://doi.org/10.1136/hrt.2003.017137
9. Stout KK, Daniels CJ, Aboulhosn JA, Bozkurt B, Broberg CS, Colman JM, et al. 2018 AHA/ACC Guideline for the Management of Adults With Congenital Heart Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. J Am Coll Cardiol. 2019;73(12):e81-e192. Erratum in: J Am Coll Cardiol. 2019;73(18):2361-2362. https://doi.org/10.1016/j.jacc.2018.08.1029
10. Galderisi M, Cosyns B, Edvardsen T, Cardim N, Delgado V, Di Salvo G, et al. Standardization of adult transthoracic echocardiography reporting in agreement with recent chamber quantification, diastolic function, and heart valve disease recommendations: an expert consensus document of the European Association of Cardiovascular Imaging. Eur Heart J Cardiovasc Imaging. 2017;18(12):1301-1310. https://doi.org/10.1093/ehjci/jex244
Об авторах
С. Р. ГутоваРоссия
Гутова Саида Руслановна, к.м.н., доцент кафедры факультетской терапии
Майкоп
В. В. Скибицкий
Россия
Скибицкий Виталий Викентьевич, д.м.н., профессор, заведующий кафедрой госпитальной терапии
Краснодар
А. В. Фендрикова
Россия
Фендрикова Александра Вадимовна, к.м.н., доцент, доцент кафедры госпитальной терапии
Краснодар
Рецензия
Для цитирования:
Гутова С.Р., Скибицкий В.В., Фендрикова А.В. Сложный случай диагностики патологии правого желудочка. Двухкамерный правый желудочек. Южно-Российский журнал терапевтической практики. 2025;6(2):72-79. https://doi.org/10.21886/2712-8156-2025-6-2-72-79
For citation:
Gutova S.R., Skibitsky V.V., Fendrikova A.V. Difficult case of right ventricular pathology diagnostics. Double-chamber right ventricle. South Russian Journal of Therapeutic Practice. 2025;6(2):72-79. (In Russ.) https://doi.org/10.21886/2712-8156-2025-6-2-72-79
JATS XML


























