Перейти к:
Особенности фармакотерапии пациентов пожилого и старческого возраста
https://doi.org/10.21886/2712-8156-2021-2-4-6-15
Аннотация
Высокий риск развития нежелательных лекарственных реакций среди пациентов пожилого и старческого возраста обусловлен несколькими причинами. Во‑первых, возраст‑ассоциированные изменения органов и систем приводят к соответствующим изменениям фармакокинетики и фармакодинамики лекарственных средств и, как следствие, к атипичному течению нежелательных лекарственных реакций. Во‑вторых, полиморбидность, зачастую имеющаяся у данной категории пациентов, обусловливает явление полипрагмазии, тем самым обостряя аспект межлекарственных взаимодействий – одного из факторов риска развития нежелательных лекарственных реакций. Наконец, низкая осведомленность представителей практического здравоохранения в этом вопросе становится причиной развития «фармакологических каскадов». При активном внедрении гериатрической фармакологии в практическое здравоохранение улучшится не только прогноз для данной когорты пациентов, но и качество их жизни.
Ключевые слова
Для цитирования:
Сафроненко А.В., Ганцгорн Е.В., Сафроненко В.А., Кузнецов И.И., Сухорукова Н.В., Криштопа А.В., Осипова А.В. Особенности фармакотерапии пациентов пожилого и старческого возраста. Южно-Российский журнал терапевтической практики. 2021;2(4):6-15. https://doi.org/10.21886/2712-8156-2021-2-4-6-15
For citation:
Safronenko A.V., Gantsgorn E.V., Safronenko V.A., Kuznetsov I.I., Sukhorukova N.V., Krishtopa A.V., Osipova A.A. Features of pharmacotherapy at elderly and senile patients. South Russian Journal of Therapeutic Practice. 2021;2(4):6-15. (In Russ.) https://doi.org/10.21886/2712-8156-2021-2-4-6-15
Введение
Социально-экономические процессы в современном обществе обусловливают увеличение продолжительности жизни. Это ведет к «демографическому старению» населения и увеличению доли пожилых людей в нём. Так, согласно прогнозам, доля лиц пожилого возраста к 2050 г. в глобальной популяции будет составлять 21% [1][2].
Наряду с этим популяционный рост количества пожилых людей предопределяет соответствующие требования к качеству их жизни. В данном аспекте особое место, безусловно, занимает качество оказания медицинской помощи и, в частности, фармакотерапия [3][4]. На сегодняшний день в лекарственной терапии лиц пожилого и старческого возраста можно выделить следующие проблемы:
- Изменения фармакокинетики и фармакодинамики, обусловленные анатомо-физиологическими инволютивными изменениями в организме возрастных пациентов.
- Высокий риск не всегда оправданной полипрагмазии среди коморбидных пациентов при ограниченной профилактике нежелательных лекарственных реакций (НЛР).
- Снижение когнитивной сферы и, как следствие, отсутствие равноценного диалога между врачом и пациентом.
- Низкий коплаенс на фоне чрезмерно частого самолечения высокоактивными лекарственными средствами (ЛС).
- Асоциальность лиц пожилого и старческого возраста (одиночество, беспомощность, бедность), а также другие факторы [2-7].
Поиск и разработка путей решения вышеуказанных вопросов безопасности и эффективности медикаментозного лечения этой категории пациентов обусловливает создание нового раздела клинической фармакологии — гериатрической фармакологии [5][8].
Проблема безопасности применения фармакотерапии у лиц пожилого и старческого возраста
Частота встречаемости госпитализаций по поводу НЛР среди жителей развитых и развивающихся стран варьируется в пределах от 3,3 до 11,0% случаев соответственно. Наиболее частыми причинами являются реакции со стороны центральной нервной системы, желудочно-кишечного тракта и сердечно-сосудистой системы. При этом пожилой и старческий возрасты представляют собой один из главных факторов риска развития НЛР [3][9-11].
Согласно данным литературы, обусловлено это высокой коморбидностью (рис. 1) среди пациентов данной группы и, как следствие, высоким риском полипрагмазии (рис. 2), то есть между возрастом пациента, количеством применяемых ЛС и возникновением НЛР имеется прямая зависимость [12][13].

Рисунок 1. Соотношение возраста пациента и числа заболеваний [12]

Рисунок 2. Полипрагмазия среди пациентов разного возраста [13]
Следует отметить, что пациенты пожилого и старческого возраста в целом более чувствительны к НЛР, при этом клиническое их проявление может быть атипичным. Согласно данным мета-анализа, риск развития НЛР у лиц в возрасте 65 лет и старше в 4 раза выше, чем среди взрослого населения. Еще более уязвимы в этом отношении пациенты с гериатрическими синдромами, в том числе с синдромом старческой астении [2][14][15].
Коморбидность имеет место быть у преобладающего большинства пожилых пациентов. По данным зарубежных исследований, у 70–75% лиц пожилого и старческого возраста имеется до 4 нозологических единиц [15][16]. В России можно наблюдать более широкий диапазон — от 5 до 8 сопутствующих заболеваний [2].
Зачастую данное состояние предшествует развитию гериатрических синдромов (головокружение, высокий риск падений, когнитивные дисфункции, недержание мочи и т.д.), течение которых ухудшается при неадекватной фармакотерапии. Вызвано это возрастными изменениями фармакокинетики и фармакодинамики ЛС, некоторые из которых приведены таблице 1 [4][9][17-21].
Таблица 1
Гериатрические синдромы и риск-ассоциированные ЛС
|
Гериатрические синдромы |
ЛС/группы ЛС, обладающие негативным влиянием на течение гериатрических синдромов |
|
Падения |
Седативные, снотворные, антихолинергические, антигипертензивные, антидепрессанты, сахароснижающие, диуретики, ЛС, угнетающие AV-проводимость (бета-адреноблокаторы, недигидропиридиновые блокаторы кальциевых каналов и др.), вазодилятаторы (нитраты и др.) |
|
Снижение когнитивных функций |
Антихолинергические, бензодиазепины, антигистаминные, трициклические антидепрессанты |
|
Недержание мочи |
Альфа-адреноблокаторы, антидепрессанты, седативные, диуретики |
|
Запор |
Антихолинергические, опиатные анальгетики, трициклические антидепрессанты, антагонисты кальция, препараты кальция. |
|
Диарея |
Антибиотики, ингибиторы протонной помпы, аллопуринол, селективные ингибиторы обратного захвата серотонина |
Среднее число ЛС, ежедневно принимаемых пациентами в возрасте от 60 лет и старше в России, варьируется от 5,5 до 6,7 среди физически активных лиц и от 5,3 до 8,2 —среди неактивных. В США от 5 и более ЛС в неделю принимает свыше 40% пожилых пациентов, при этом около 50% пациентов получает хотя бы одно лишнее ЛС. Однако проблема полипрагмазии заключается не только в высокой частоте встречаемости этого явления, но и в корректной интерпретации данной дефиниции [2][3][22][23].
Наиболее корректным является мнение о том, что полипрагамазия представляет собой применение ЛС, которые не показаны при данной нозологии, не имеют доказанной эффективности, а также дублируют эффекты уже назначенных ЛС, например, врачом другой специальности [3][22][23].
Основными причинами полипрагмазии у пожилых являются одновременно ведение одного пациента врачами разных специальностей, многокомпонентные схемы фармакотерапии в виду низкой эффективности монорежимов, некорректные руководства по лечению различных заболеваний, а также ряд социально-экономических факторов (самолечение, «агрессивный» маркетинг ЛС в средствах массовой информации) [22–24].
Несомненно, возраст является фактором риска коморбидности, которая в свою очередь повышает риск полипрагмазии, однако последняя не всегда оправдана в клинической практике. В большинстве случае это приводит лишь к повышению риска развития НЛР. В частности, НЛР у коморбидного пожилого или старческого возраста пациента с полипрагмазией может быть ошибочно принята врачом за новое заболевание, требующее дополнительной фармакологической коррекции (рис. 3) [3][5][6][8][22-26].
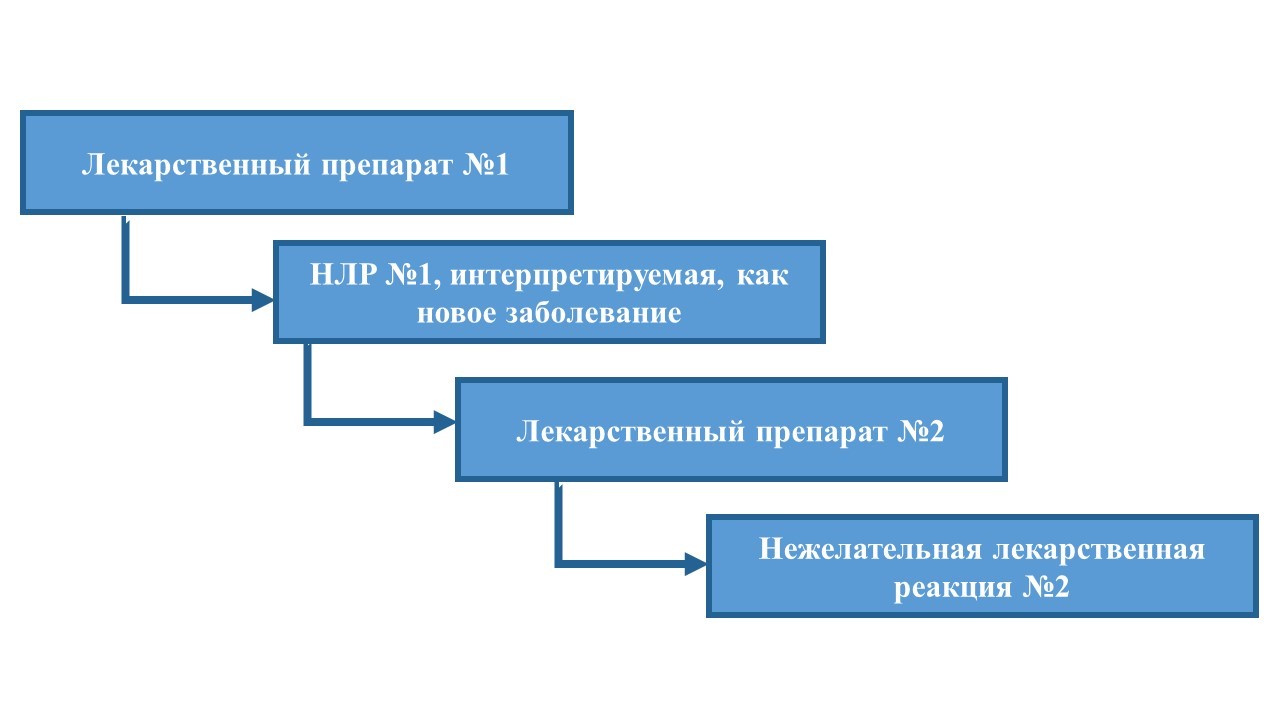
Рисунок 3. Каскад развития фармакологической полипрагмазии
Это усугубляет сложившуюся «картину» лекарственного взаимодействия и приводит к развитию «фармакологических каскадов» (например: амлодипин → отеки → фуросемид → гипокалиемия → препараты калия) [2][3][22-24][26].
Проблемы эффективности применения фармакотерапии у лиц пожилого и старческого возраста
К сожалению, данные об особенностях фармакокинетики и фармакодинамики, которые позволили бы оценить эффективность проводимой современной медикаментозной терапии в пожилом возрасте имеются лишь в отношении ограниченного числа ЛС, поскольку большинство из них не были изучены в клинических исследованиях среди пациентов данной группы. На сегодняшний день пожилые пациенты зачастую исключаются из клинических исследований, что осложняет получение новых сведений. Так, по данным исследования PREDICT, было установлено, что из 251 проанализированных исследований по изучению сердечной недостаточности пациенты старшего возраста исключались только на основании возрастного ограничения в 25,5% случаев [27].
Однако возможные варианты изменений фармакокинетики (табл. 2) и фармакодинамики (табл. 3) ЛС у пациентов пожилого и старческого возраста могут быть спрогнозированы на основании анатомо-физиологических иволютивных изменений, затрагивающих абсолютно все органы и системы. В частности:
- для сердечно-сосудистой системы характерны фиброзные и жировые изменения миокарда, отложения амилоида, ослабление чувствительности и количества бета-адренергических рецепторов в миокарде, процессы ремоделирования миокарда и сосудов, кальциноз клапанного аппарата сердца, гиперкоагуляция и склонность к тромбозам [28–34];
- в дыхательной системе происходят инволюция паренхимы лёгких, появление участков ателектаза, старческой эмфизема, антракоза, повышение вентиляции в верхушках лёгких и снижение её в базальных отделах, уменьшение васкуляризации лёгких, уменьшение силы дыхательных мышц, снижение жизненной ёмкости лёгких, остаточного объёма лёгких, увеличение физиологического мертвого пространства легких [35–36];
- для органов желудочно-кишечного тракта (ЖКТ) характерны атрофия слизистой оболочки желудочно-кишечного тракта, потеря зубов, смещение или удлинение пищевода и снижение его эвакуаторной пищевода; нарушение моторной, снижение эвакуаторной и секреторной функции желудка, нарушение моторной, снижение эвакуаторной высасывающей функции кишечника, старческая инволюция стромы поджелудочной железы и паренхимы печени [35-37];
- в выделительной системе наблюдаются старческая инволюция паренхимы печек с гломерулосклерозом, ухудшением почечного кровотока, снижением количества функционирующих нефронов, ремоделированием почечного сосудистого русла [36].
Таблица 2
Некоторые возрастные физиологические изменения, потенциально влияющие на фармакокинетику ЛС [38 –43]
|
Возрастные физиологические изменения |
Влияние на фармакокинетику ЛС |
|
Снижение кислотности |
Снижение абсорбции |
|
Замедление моторики ЖКТ |
Увеличение времени наступления Cmax |
|
Снижение гастроинтестинального кровотока |
Снижение абсорбции из ЖКТ |
|
Снижение печеночного кровотока |
Повышение плазменной концентрации ЛС, обладающих феноменом «первого прохождения» |
|
Снижение уровня плазменных белков |
Повышение AUC для ЛС, вводимых внутривенно с высоким аффинитетом |
|
Увеличение содержания жировой ткани |
Увеличение Т1/2 для липофильных ЛС |
|
Снижение содержания воды |
Увеличение концентрации гидрофильных ЛС |
|
Снижение массы активной печеночной ткани |
Увеличение концентрации ЛС с преимущественной биотрансформацией в печени |
|
Снижение активности оксидативных ферментов и ферментов системы цитохрома Р-450 |
Увеличение концентрации ЛС с преимущественной биотрансформацией в печени |
|
Снижении функции почек |
Увеличение концентрации ЛС с почечной экскрецией |
Таблица 3
Особенности фармакодинамики ЛС у лиц пожилого и старческого возраста [40–43]
|
Особенности фармакодинамики |
Примеры ЛС и их групп |
|
Усиление выраженности эффекта ЛС и НЛР при использовании в терапевтических дозах |
Блокаторы рецепторов к ангиотензину II, варфарин, верапамил, галоперидол, глибенкламид, диазепам, дилтиазем, дифенгидрамин, леводопа, мидазолам, фелодипин, эналаприл, морфин |
|
Уменьшение выраженности эффекта (потребность в более высоких дозах) и увеличение риска НЛР |
Альбутерол, бета-адреноблокаторы, фуросемид |
Важно отметить, что рассмотренные выше анатомо-физиологические изменения у лиц пожилого и старческого возраста затрагивают каждый из этапов фармакокинетики ЛС (табл. 2).
На этапе абсорбции происходят следующие процессы:
- изменение скорости пассивной диффузии;
- изменение биодоступности ЛС;
- уменьшение всасывания ЛС (повышение pH желудочного содержимого может уменьшить всасывание карбоната кальция, который требует кислой среды для оптимального всасывания, что может увеличить риск запоров, поэтому пожилым людям следует рекомендовать препараты кальция в форме солей, например, цитрат кальция);
- снижение скорости активного транспорта ЛС (например, кальция, железа, витаминов);
- замедление абсорбции ЛС при трансдермальном применении и, как следствие, увеличение Tmax (например, бензойная кислота, ацетилсалициловая кислота, кофеин и др.);
На этапе распределения происходят следующие процессы:
- уменьшение объёма распределения и увеличение концентрации в плазме для гидрофильных ЛC;
- увеличение объёма распределения и удлинения T1/2 для липофильных ЛС (например, диазепама, хлордиазепоксида);
- увеличение свободных фракций ЛС, имеющих высокую (>90%) связь с белками плазмы крови (например, при снижении уровня сывороточного альбумина (варфарин, фенитоин)).
На этапе метаболизма происходят следующие процессы:
- изменения I фазы (CYP450-зависимой) печёночного метаболизма (обычно снижается на 30–40%);
- снижение клиренса и увеличение T1/2 для ЛС, метаболизирующихся путём окисления (например, диазепам, теофиллин и др.);
- незначительное изменение клиренса ЛС, которые метаболизируются путём конъюгации и глюкуронирования (реакции II фазы);
- снижение (каждый год на 1% после 40 лет) пресистемного метаболизма (например, нитраты, пропранолол, фенобарбитал, нифедипин и др.);
- увеличение риска образования атипичных метаболитов (парацетамол, спиронолактон и др.);
- увеличение риска гепатоксичных эффектов ЛС (например, нестероидные противовоспалительные средства (НПВС) и др.);
На этапе элиминации происходят следующие процессы:
- снижение клиренса и увеличение T1/2 для ЛС с преимущественно печёночным путем выведения (например, пропранолол, лидокаин и др.);
- снижение клиренса (после 40 лет в среднем на 8 мл/мин./1,73 м2 каждые 10 лет) и увеличение T1/2 ЛС и их метаболитов за счёт снижения скорости клубочковой фильтрации (например, ривароксабан, гепарин, дигоксин, лизиноприл, фуросемид, гидрохлортиазид, канаглифлозин, дапаглифлозин, ситаглиптин, метформин, рисперидон, ЛС лития, ципрофлоксацин, левофлоксацин, тобрамицин, триметоприм, морфин, ранитидин, метоклопрамид, осельтамивир и многие другие ЛС из различных групп) [38–43].
Помимо описанных выше возраст-ассоциированных структурных и функциональных изменений органов и систем, у лиц пожилого возраста могут изменяться количество и чувствительность вне- и внутриклеточных рецепторов в эффекторном органе, способность клеток к ответу при связывании молекулы ЛС с рецептором. Помимо уменьшения количества и снижения чувствительности рецепторов в органах-мишенях, одновременно имеет место их функциональное истощение и снижение реактивности, что приводит к «извращению» фармакодинамики ЛС. Это характеризуется развитием трудно прогнозируемых, нетипичных, порой даже парадоксальных реакций на терапевтическую дозу ЛС. Например, с возрастом снижаются количество и чувствительность бета-адренорецепторов, поэтому возможно снижение эффекта пропранолола и других бета2-агонистов. Кроме того, пожилые пациенты особенно уязвимы в отношении центральных побочных эффектов, что обусловлено изменением количества рецепторов и медиаторов в ЦНС, повышением проницаемости гематоэнцефалического барьера [18][19][21][44–47].
Развитию нетипичных реакций при применении ЛС способствуют также сниженная физическая активность, склонность к запорам, недостаток витаминов, ухудшение кровоснабжения тканей, относительное преобладание процессов возбуждения в нервной системе пожилых людей [3][12][16][36].
Подход к лекарственной терапии пациентов пожилого и старческого возраста
На сегодняшний день, основным источником, регламентирующим назначение адекватной фармакотерапии лицам пожилого и старческого возраста, в том числе и при наличии синдрома старческой астении, является действующие клинические рекомендации от 2018 г. «Фармакотерапия у лиц пожилого и старческого возраста», содержащие алгоритм подбора фармакотерапии для таких пациентов (рис. 4) [24].

Рисунок 4. Алгоритм подбора фармакотерапии пациентов пожилого и старческого возраста с синдромом старческой астении [24]
В соответствии с данным алгоритмом на первом этапе нужно провести краткое интервью не только пациента, но и его родственника для оценки существующих рисков проведения лекарственной терапии, в том числе возможный уровень комплаенса. В последующем врачом должна быть произведена комплексная гериатрическая оценка (скрининговый опросник «Возраст не помеха», определение уровня креатинина, шкала Чайлд-Пью) [6][24][47][48].
При выборе той или иной тактики лекарственной терапии пациента пожилого и старческого возраста следует принимать во внимание наличие других гериатрических синдромов, результаты оценки функционального статуса, когнитивные и эмоциональные нарушения и социальные проблемы [6][24].
Для оценки отношения возможных рисков фармакотерапии и потенциальной её пользы, а также с целью профилактики НЛР рекомендовано использовать STOPP/START критерии, алгоритм «7 шагов», шкалы антихолинергической нагрузки, GerontoNet, BADRI. Каждая из перечисленных шкал имеет свою диагностическую ценность [6][24][49–51].
Цель применения STOPP/START-критериев заключается в получении ясных, основанных на данных доказательной медицины алгоритмов во избежание потенциально неблагоприятного или неоправданного назначения ЛС и для улучшения адекватности лекарственных назначений, предотвращения развития НЛР и снижения стоимости медикаментозной терапии. Шкала содержит в себе два типа критериев — STOPP-критерии (80 критериев) и STАRT-критерии (34 критерия). В частности, STOPP-критерии направлены на скрининг потенциально неадекватных назначений ЛС пожилым пациентам: они позволяют исключить любые ЛС, не имеющие достаточной доказательной базы для их клинического использования; любое ЛС, назначенное сверх рекомендуемой продолжительности применения, когда продолжительность лечения четко определена; любые дублирующие назначения (например, два НПВС, петлевых диуретика, антикоагулянта и т.д.). START-критерии выявляют те ЛС, которые, напротив, неоправданно не были назначены пожилым пациентам (например, если клиническое состояние такого больного расценивается как тяжёлое и требует паллиативной фармакотерапии, то последующие лекарственные назначения следует делать с её учётом, то есть паллиативное лечение отменять нельзя) [24][51].
Алгоритм «7 шагов» снижения риска полипрагмазии при фармакотерапии пожилых и старых пациентов позволяет врачу идентифицировать цели медикаментозного лечения, перечень жизненно важных ЛС, оценить избыточность проводимого медикаментозного лечения, достижения поставленных терапевтических целей у пациента «высокого риска», побочных эффектов ЛС, экономическую доступность лечения, а также определить, способен ли пациент придерживаться рекомендованной схемы лечения (уровень комплаентности) [24][47–50].
Шкала GerontoNet оценки риска НЛР у пациентов пожилого и старческого возраста позволяет проанализировать предшествующие опыт фармакотерапии, сформулировать поведенческие рекомендации для пациента, в том числе особенности приема ЛС или образа жизни во время приема ЛС, осуществлять контроль за функциональным состоянием сердечно-сосудистой системы, почек, печени, системы кроветворения и ЖКТ [24][47–50].
На основании вышеизложенного могут быть сформулированы следующие принципы рациональной фармакотерапии у пациентов пожилого и старческого возраста:
- При назначении медикаментозной терапии следует ориентироваться на чёткие показания к ней (критерии STOPP/START).
- Перед началом и во время её проведения необходимо проводить оценку рисков на основании лекарственного взаимодействия и НЛР, в том числе комплаенса (алгоритм «7 шагов», шкала GerontoNet).
- Производить коррекцию режима дозирования ЛС с учётом биохимических показателей функциональной активности печени и почек.
Выводы
Несмотря на длительное существование гериатрии как науки, масштабы внедрения в клиническую практику гериатрической фармакологии на сегодняшний день только набирают обороты. Обусловлено это не только расширением показаний к медикаментозной терапии среди лиц пожилого и старческого возраста, но и повышением частоты случаев эффективного выявления НЛР.
Несомненно, возрастные инволютивные изменения в органах и системах оказывают влияние на фармакокинетику и фармакодинамику ЛС, повышая тем самым риск развития НЛР. Однако ведущей причиной их развития является низкая осведомлённость медицинских работников в вопросе рациональной фармакотерапии, а также недостаточное использование «инструментов» в целях её оптимизации (комплексная гериатрическая оценка, применение специализированных шкал) в отношении пациентов пожилого и старческого возраста.
Повышение уровня информированности специалистов практического здравоохранения в данном вопросе будет способствовать активному внедрению специальных подходов к фармакотерапии, описанных в данной работе, среди пациентов старших возрастных групп, что, несомненно, снизит частоту НЛР.
Популяризация данного направления также возможно поможет найти ответы на ряд других перспективных направлений в рамках гериатрической фармакологии [2][5][8][24][39–44], таких как следующие:
- Оценка влияние хронической болезни почек на внепочечный метаболизм ЛС.
- Создание рутинного метода оценки печёночного кровотока.
- Изучение фармакодинамики ЛС нового поколения у пациентов старческого и пожилого возраста, в том числе при наличии синдрома старческой астении.
- Оценка роли фармакогеномики.
Финансирование. Исследование не имело спонсорской поддержки.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Список литературы
1. GBD 2015 Mortality and Causes of Death Collaborators. Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet. 2016;388(10053):1459-1544. DOI: 10.1016/S01406736(16)31012-1. Erratum in: Lancet. 2017;389(10064):e1. PMID: 27733281; PMCID: PMC5388903.
2. Ушкалова Е.А., Ткачева О.Н., Рунихина Н.К., Чухарева Н.А., Бевз А.Ю. Особенности фармакотерапии у пожилых пациентов. Введение в проблему. Рациональная фармакотерапия в кардиологии. 2016;12(1):94-100. DOI: 10.20996/1819-6446-2016-12-1-94-100
3. Сычев Д.А., Остроумова О.Д., Кочетков А.И., Переверзев А.П., Остроумова Т.М., Клепикова М.В. и др. Лекарственно-индуцированные заболевания: эпидемиология и актуальность проблемы. Фарматека. 2020;27(5):77–84. DOI: 10.18565/pharmateca.2020.5.77-84
4. Tisdale J.E., Miller D.A. Drug-induced diseases: prevention, detection, and management. 3rd ed. Bethesda, Md.: American Society of Health-System Pharmacists, 2018.
5. Петров В.И. Гериатрическая фармакология. Вестник Волгоградского государственного медицинского университета. 2011;1(37):3-7. Elibrary ID: 16403672
6. Сычев Д.А. Полипрагмазия в клинической практике: проблема и решения. Учебное пособие. 2-е изд., испр. И доп. Спб, 2018.
7. Franck L., Molyneux N., Parkinson L. Systematic review of interventions addressing social isolation and depression in aged care clients. Qual Life Res. 2016;25(6):1395-1407. DOI: 10.1007/s11136-015-1197-y
8. Belovol A.N., Kazakov I.I. Clinical pharmacology in geriatrics. Medix Anti-aging. 2012;1(25):50-55.
9. Angamo M.T., Chalmers L., Curtain C.M., Bereznicki L.R. Adverse-drug-reaction-related hospitalisations in developed and developing countries: a review of prevalence and contributing factors. Drug Saf. 2016;39(9):847—857. DOI: 10.1007/ s40264016-0444-7
10. Hakkarainen K.M., Gyllensten H., Jönsson A.K., Andersson Sundell K., Petzold M., Hägg S. Prevalence, nature and potential pre-ventability of adverse drug events — a population-based medical record study of 4970 adults. Br J Clin Pharmacol. 2014;78(1):170—183. DOI: 10.1111/bcp.12314
11. Tandon V.R., Khajuria V., Mahajan V., Sharma A., Gillani Z., Mahajan A. Drug-induced diseases (dids): An experience of a tertiary care teaching hospital from India. Indian J Med Res. 2015;142(1):33—39. DOI: 10.4103/0971-5916.162093
12. Hanlon P., Nicholl B., Jani B.D., Lee D., mcqueenie R. Frailty and pre-frailty in middle-aged and older adults and its association with multimorbidity and mortality: a prospective analysis of 493 737 UK Biobank participants. The Lancet Public Health. 2018;3(7):e323-e332. DOI: 10.1016/S24682667(18)30091-4
13. Duerden M., Payne R. Polypharmacy – what is it and how common is it? Prescriber. 2014;25(21):44-47.
14. Beijer H.J., de Blaey C.J. Hospitalisati caused by adverse drug reactions (ADR): a meta-analysis of observational studies. Pharm World Sci. 2002;24(2):46-54. DOI: 10.1023/a:1015570104121.
15. National Institute for Health and Care Excellence. Multimorbidity: clinical assessment and management (NICE Guideline 56), 2016.
16. Held FP, Blyth F, Gnjidic D, Hirani V, Naganathan V, Waite LM, et al. Association Rules Analysis of Comorbidity and Multimorbidity: The Concord Health and Aging in Men Project. J Gerontol A Biol Sci Med Sci. 2016;71(5):625-31. DOI: 10.1093/gerona/glv181.
17. Vetrano DL, Foebel AD, Marengoni A, Brandi V, Collamati A, Heckman GA, et al. Chronic diseases and geriatric syndromes: The different weight of comorbidity. Eur J Intern Med. 2016;27:62-7. DOI: 10.1016/j.ejim.2015.10.025.
18. Куликова М.И., Черняева М.С. Влияние полипрагмазии на когнитивные функции пациентов старческого возраста. Медицинский алфавит. 2019;1(3):49-50. Elibrary ID: 37131587
19. Остроумова О.Д., Куликова М.И., Остроумова Т.М., Черняева М.С., Кочетков А.И., Парфенов В.А. Лекарственноиндуцированные когнитивные нарушения. Неврология, нейропсихиатрия, психосоматика. 2020;12(3):11-18. DOI: 10.14412/2074-2711-2020-3-11-18
20. Ильина Е.С., Доскина Е.В., Богова О.Т., Болотокова А.В., Горбатенкова С.В., Головина О.В., и др. Лекарственный аудит, как профилактика падений у пациента старческого возраста. Остеопороз и остеопатии. 2020;23(2):57-58. Elibrary ID: 45432885
21. Ильина Е.С., Шалыгин В.А., Иващенко Д.В., Савельева М.И., Синицина И.И., Семенова Е.П., и др. Падения у коморбидных пациентов старческого возраста при сочетанном применении психотропных и кардиологических лекарственных средств. Нервно-мышечные болезни. 2019;9(1):67-74. DOI: 10.17650/2222-8721-2019-9-1-67-74
22. Maher R.L., Hanlon J., Hajjar E.R. Clinical consequences of polypharmacy in elderly. Expert Opin Drug Saf. 2014;13(1):5765. DOI: 10.1517/14740338.2013.827660.
23. Charlesworth CJ, Smit E, Lee DS, Alramadhan F, Odden MC. Polypharmacy Among Adults Aged 65 Years and Older in the United States: 1988-2010. J Gerontol A Biol Sci Med Sci. 2015;70(8):989-95. DOI: 10.1093/gerona/glv013.
24. Фармакотерапия у лиц пожилого и старческого возраста. Клинические рекомендации МЗ РФ, 2018.
25. Schjøtt J., Andreassen L.M., Dale H., Stokes Ch.L. Review of clinical questions submitted to Norwegian drug information centers concerning administration and dosage to older patients of relevance to patient-centric care. Pharmaceutics. 2021;13(1):105. DOI: 10.3390/pharmaceutics13010105
26. Van der Heyden J, Berete F, Renard F, Vanoverloop J, Devleesschauwer B, De Ridder K, et al. Assessing polypharmacy in the older population: Comparison of a self-reported and prescription based method. Pharmacoepidemiol Drug Saf. 2021;30(12):1716-1726. DOI: 10.1002/pds.5321.
27. Cherubini A, Oristrell J, Pla X, Ruggiero C, Ferretti R, Diestre G, et al. The persistent exclusion of older patients from ongoing clinical trials regarding heart failure. Arch Intern Med. 2011;171(6):550-6. DOI: 10.1001/archinternmed.2011.31.
28. De Almeida AJPO, de Almeida Rezende MS, Dantas SH, de Lima Silva S, de Oliveira JCPL, de Lourdes Assunção Araújo de Azevedo F, et al. Unveiling the Role of Inflammation and Oxidative Stress on Age-Related Cardiovascular Diseases. Oxid Med Cell Longev. 2020;2020:1954398. DOI: 10.1155/2020/1954398.
29. Chinta S.J., Woods G., Rane A., Demaria M., Campisi J., Andersen J.K. Cellular senescence and the aging brain. Exp Gerontol. 2015;68:3-7. DOI: 10.1016/j.exger.2014.09.018
30. Herrera M.D., Mingorance C., Rodríguez-Rodríguez R., Alvarez de Sotomayor M. Endothelial dysfunction and aging: an update. Ageing Res Rev. 2010;9(2):142-152. DOI: 10.1016/j.Arr.2009.07.002
31. Tesauro M., Mauriello A., Rovella V., Annicchiarico-Petruzzel-li M., Cardillo C., Melino G., Di Daniele N. Arterial ageing: from endothelial dysfunction to vascular calcification. J Intern Med. 2017;281(5):471-482. DOI: 10.1111/joim.12605
32. Trindade M., Oigman W., Fritsch Neves M. Potential role of endothelin in early vascular aging. Curr Hypertens Rev. 2017;13(1):33-40. DOI: 10.2174/1573402113666170414165735
33. Neves M.F., Cunha A.R., Cunha M.R., Gismondi R.A., Oigman W. The role of rennin-angiotensin-aldosterone system and its new components in arterial stiffness and vascular aging. High Blood Press Cardiovasc Prev. 2018;25(2):137-145. DOI: 10.1007/s40292-018-0252-5
34. Nusbaum N.J. Aging and sensory senescence. South Med J. 1999;92(3):267-275. DOI: 10.1097/00007611-19990300000002
35. Loh KY, Ogle J. Age related visual impairment in the elderly. Med J Malaysia. 2004;59(4):562-8, quiz 569. PMID: 15779599.
36. Halter J.B., Ouslander J.G., Tinetti M.E., Studenski S., High K.P., Asthana S., eds. Hazzard’s geriatric medicine and gerontology. 6 ed. New York: mcgraw Hill, 2009.
37. Радченко В.Г., Селиверстов П.В. Возрастные изменения печени. Вестник Северо-Западного государственного медицинского университета им. И.И. Мечникова. 2017;9(1):110-116. Elibrary ID: 29024983
38. Mangoni A.A., Jackson Sh. Age-related changes in pharmacokinetics and pharmacodynamics: basic principles and practical applications. Br J Clin Pharmacol. 2004;57(1):6-14. DOI: 10.1046/j.1365-2125.2003.02007.x
39. Klotz U. Pharmacokinetics and drug metabolism in the elderly. Drug Metab Rev. 2009;41(2):67-76. DOI: 10.1080/03602530902722679
40. Turnheim K. When drug therapy gets old: pharmacokineti and pharmacodynamics in the elderly. Exp Gerontol. 2003;38(8):843-853. DOI: 10.1016/s0531-5565(03)00133-5
41. Bowie M.W., Slattum P.W. Pharmacodynamics in older adults: a review. Am J Geriatr Pharmacother. 2007;5(3):263-303. DOI: 10.1016/j.amjopharm.2007.10.001
42. Triflro G., Spina E. Age-related changes in pharmacodynamics: focus on drugs acting on central nervous and cardiovascular systems. Curr Drug Metab. 2011;12(7):611-620. DOI: 10.2174/138920011796504473
43. Cusack B.J., Vestal R.E. Clinical pharmacology: Special considerations in the elderly. In: Calkins E, Davis PJ, Ford AB, eds. Practice of geriatric medicine. Philadelphia: W.B. Saunders Co.; 1986. P. 115-136.
44. Остроумова О.Д., Черняева М.С., Сычев Д.А. Депрескрайбинг антигипертензивных препаратов у пациентов старших возрастных групп. Рациональная Фармакотерапия в Кардиологии. 2020;16(1):82-93. DOI: 10.20996/1819-6446 -2020-02-14
45. Mattappalil A, Mergenhagen KA. Neurotoxicity with antimicrobials in the elderly: a review. Clin Ther. 2014;36(11):14891511.e4. DOI: 10.1016/j.clinthera.2014.09.020.
46. Molinari E, Spatola C, Pietrabissa G, Pagnini F, Castelnuovo G. The Role of Psychogeriatrics in Healthy Living and Active Ageing. Stud Health Technol Inform. 2014;203:122-33. PMID: 26630519.
47. Mangoni A A., Jarmuzewska A E. Incorporating pharmacokinetic data into personalised prescribing for older people: challenges and opportunities. European Geriatric Medicine. 2021;12(3):435-442. DOI: 10.1007/s41999-020-00437-5
48. Lavan A.H., Gallagher P.F., O’Mahony D. Methods to reduce prescribing errors in elderly patients with multimorbidity. Clin Interv Aging. 2016;11:857-866. DOI: 10.2147/CIA.S80280
49. Samaranayake N.R., Layanthi S., Samaraweera D.G.S., Zumara M.S., Nawarathneraja T.S., Hettihewa M., et al. Assessing the appropriateness of medicines among elderly using the, Modified STOP/START criteria for Sri Lanka. 2018.
50. Drug research and development for adults across the older age span: Proceedings of a Workshop. National Academies Press (US), 2021. DOI: 10.17226/2599
Об авторах
А. В. СафроненкоРоссия
Сафроненко Андрей Владимирович, доктор медицинских наук, доцент, заведующий кафедрой фармакологии и клинической фармакологии
Ростов-на-Дону
Е. В. Ганцгорн
Россия
Ганцгорн Елена Владимировна, кандидат медицинских наук, доцент кафедры фармакологии и клинической фармакологии
Ростов-на-Дону
В. А. Сафроненко
Россия
Сафроненко Виктория Александровна, кандидат медицинских наук, доцент кафедры внутренних болезней № 1
Ростов-на-Дону
И. И. Кузнецов
Россия
Кузнецов Игорь Игоревич, студент, лечебно-профилактический факультет
Ростов-на-Дону
Н. В. Сухорукова
Россия
Сухорукова Наталия Владимировна, кандидат медицинских наук, доцент кафедры фармакологии и клинической фармакологии
Ростов-на-Дону
А. В. Криштопа
Россия
Криштопа Анна Викторовна, кандидат медицинских наук, доцент кафедры фармакологии и клинической фармакологии
Ростов-на-Дону
А. В Осипова
Россия
Осипова Алиса Валерьевна, студент, лечебно-профилактический факультет
Ростов-на-Дону
Дополнительные файлы
Рецензия
Для цитирования:
Сафроненко А.В., Ганцгорн Е.В., Сафроненко В.А., Кузнецов И.И., Сухорукова Н.В., Криштопа А.В., Осипова А.В. Особенности фармакотерапии пациентов пожилого и старческого возраста. Южно-Российский журнал терапевтической практики. 2021;2(4):6-15. https://doi.org/10.21886/2712-8156-2021-2-4-6-15
For citation:
Safronenko A.V., Gantsgorn E.V., Safronenko V.A., Kuznetsov I.I., Sukhorukova N.V., Krishtopa A.V., Osipova A.A. Features of pharmacotherapy at elderly and senile patients. South Russian Journal of Therapeutic Practice. 2021;2(4):6-15. (In Russ.) https://doi.org/10.21886/2712-8156-2021-2-4-6-15


























