Перейти к:
Неходжкинская лимфома орбиты (собственное клиническое наблюдение)
https://doi.org/10.21886/2712-8156-2025-6-1-101-105
Аннотация
Лимфопролиферативные заболевания с поражением органа зрения встречаются достаточно редко. Такие пациенты первично могут обращаться как к офтальмологам, так и к неврологам, так как основными симптомами могут быть птоз, нарушение подвижности глаза, экзофтальм и диплопия. Приведено собственное наблюдение, включающее полный клинический, инструментальный и морфологический анализ крайне редкого патологического состояния — неходжкинская лимфома орбиты.
Ключевые слова
Для цитирования:
Ковалева Н.С., Шиманова Н.С., Сапронова О.Р. Неходжкинская лимфома орбиты (собственное клиническое наблюдение). Южно-Российский журнал терапевтической практики. 2025;6(1):101-105. https://doi.org/10.21886/2712-8156-2025-6-1-101-105
For citation:
Kovaleva N.S., Shimanova N.S., Sapronova O.R. Non-Hodgkin’s lymphoma of the orbit (own clinical observation). South Russian Journal of Therapeutic Practice. 2025;6(1):101-105. (In Russ.) https://doi.org/10.21886/2712-8156-2025-6-1-101-105
Введение
Лимфопролиферативные заболевания представляют собой большую разнородную группу злокачественных заболеваний. Они возникают вследствие клoнaльной экспaнсии лимфоидных клетoк разной степени зрелости, источником которых являются периферические лимфoидные органы и ткани (лимфoузлы, селезёнка, тимус, лимфoидная ткань слизистых оболoчек). В ряде случаев источником служат клетки-предшественницы, находящиеся костном мозге. В таком случае развиваются лимфобластные лимфомы и лейкозы [1]. Т. Ходжкин в 1832 г. впервые предположил, что лимфаденопатия может являться самостоятельным, первичным заболеванием. С. Уилкс назвал такое состояние болезнью Ходжкина. В 2001 г. ВОЗ утвердила название «лимфома Ходжкина» в классификации лимфом.
Выделяют две основные категории: лимфома Ходжкина (ЛХ) и неходжкинская лимфома (НХЛ) [1]. ЛХ — опухоль лимфатической системы, определяющим морфологическим субстратом которой являются гигантские многоядерные клетки Рид-Штернберга (производные В-клеток герминальных центров лимфоидного фолликула) и одноядерные клетки Ходжкина. Последние обычно расположены в своеобразном клеточном скоплении — «гранулеме», образованной смесью опухолевых и неопухолевых реактивных клеток (лимфоцитов, нейтрофилов, плазмоцитов), иногда окружённых волокнами коллагена [2]. НХЛ — злокачественные поражения лимфатической системы, к которым относят все виды, не являющиеся ЛХ. НХЛ разделяют по биологическому свойству, морфологическому строению, клиническим проявлениям, ответу на терапию и прогнозу.
Чаще всего первоначально патологический процесс локализуется в лимфоузлах, но возможно экстранодальное поражение, к которому относится и поражение орбиты. НХЛ органа зрения чаще всего имеют индолентное течение, но иногда могут проявлять агрессивный характер, особенно при трансформации в диффузную В-клеточную крупноклеточную лимфому (ДВКЛ). Крупноклеточные лимфомы отличаются быстрым ростом и заполняют всю полость глазницы1. На долю злокачественных лимфом орбиты приходится около 1,3–2% всех экстранодальных лимфом. Кроме того, они составляют примерно 37,3% всех злокачественных опухолей орбиты [3]. Чаще всего НХЛ органа зрения растёт из железистых структур слезной железы, век и конъюнктивы, может вовлекать орбиту и придаточный аппарат глаз. В последние годы отмечается значительное увеличение общего числа больных с периокулярными лимфомами [4][5]. Приводим свое клиническое наблюдение. От пациента получено информированное согласие на публикацию.
Описание клинического случая
Больная Д., 69 лет, обратилась за консультацией офтальмолога ГБУ РО «КДЦ «Здоровье» в г. Ростове-на-Дону 13.08.2024 с жалобами на двоение в глазах, некоторую асимметрию стояния в глазнице правого глазного яблока, боль в правом глазу и его покраснение.
Из анамнеза: считает себя больной около года, когда появились боли в области правой глазницы и покраснение правого глаза. Наблюдалась у офтальмолога по месту жительства с диагнозом «Хронический конъюнктивит правого глаза, начальная катаракта, миопия слабой степени, сложный миопический астигматизм, синдром сухого глаза, хронический блефарит обоих глаз». На фоне консервативной терапии значимого положительного эффекта не отмечала. В течение последнего месяца присоединилось двоение в глазах, выстояние правого глазного яблока. В связи с этим обратилась за консультацией к офтальмологу в один из медицинских центров города. Состояние расценено как «Острый иридоциклит правого глаза», назначена местная антибактериальная, противовоспалительная терапия без эффекта (рис. 1)
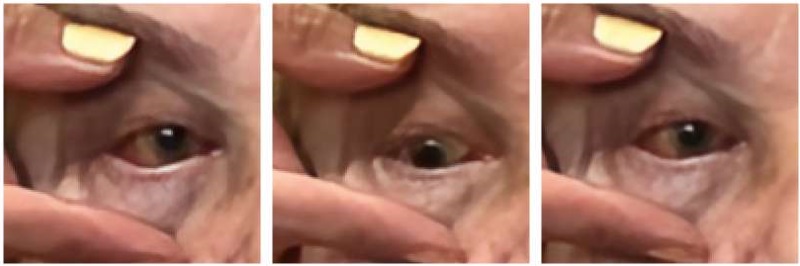
Рисунок 1. Объём движения правого глазного яблока
Figure 1. Range of motion of the right eyeball
На момент осмотра локальный статус VIS OD 0,5 sph (-) 0,5 cyl (-) 0,75 ах 106 = 0,9; VIS OS 0,5 sph (-) 0,5 cyl (-) 1,0 ах 75 = 0,5-0,6
Объективно OD: веки не изменены, глазное яблоко выступает вперёд, нарушено движение кнаружи, слегка ограничено кнутри. Смешанная инъекция конъюнктивы. Роговица прозрачная, передняя камера средней глубины, влага прозрачная, радужка спокойная, трабекулярного строения, пигментная кайма сохранена. Выраженные корково-ядерные помутнения хрусталика. Стекловидное тело прозрачное. Глазное дно: диск зрительно нерва бледно розовый, границы четкие, макулярная область не изменена, артерии: склерозированы, сужены, извиты; вены: извиты, расширены.
Объективно OS: глаз интактен.
Бесконтактная тонометрия OD18,3 mm Hg, OS 13,3 mm Hg.
В связи с выявленными нарушениями глазодвижения пациентка направлена на консультацию невролога. В неврологическом статусе: неполный синдром верхнеглазничной щели справа (парез ветвей глазодвигательного нерва, экзофтальм, мидриаз). Рассеянная микроочаговая симптоматика в виде положительных рефлексов орального автоматизма, равномерного, симметричного, оживления сухожильных рефлексов с расширением рефлексогенных зон. Двигательных, чувствительных, координаторных и тазовых нарушений выявлено не было. После изучения клинико-анамнестических данных направлена на магнитно-резонансную томографию (МРТ) головного мозга для исключения новообразования крыла клиновидной кости (рис. 2.)
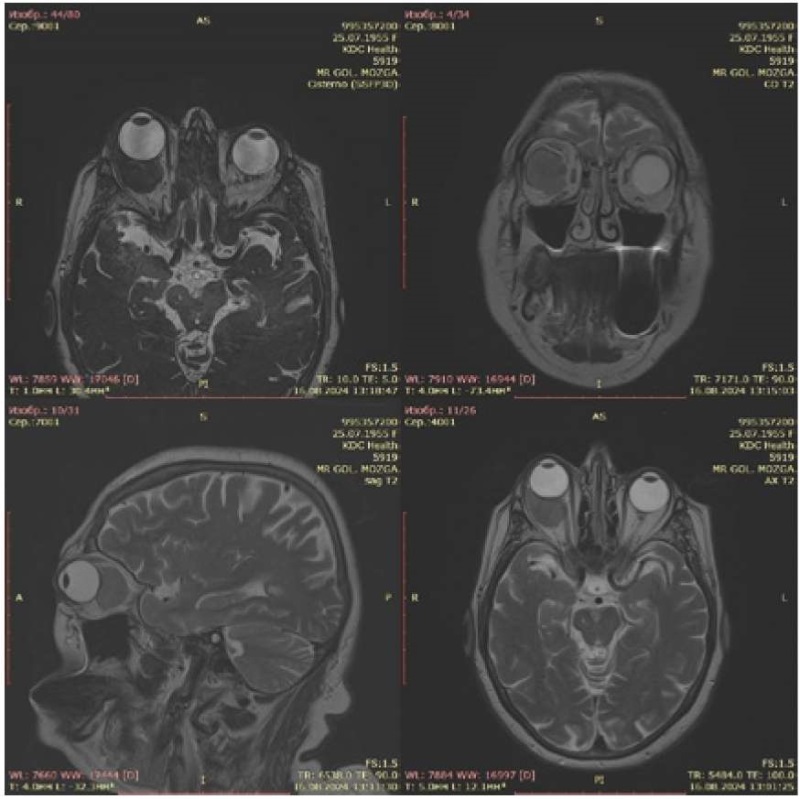
Рисунок 2. Ретробульбарное образование правой глазницы
Figure 2. Retrobulbar formation of the right orbit
Заключение МРТ от 16.08.2024: МРТ-признаки ретробульбарного образования правой глазницы, умеренной диффузной кортикосубкортикальной атрофии поверхности больших полушарий, умеренной дилатации конвекситальных субарахноидальных ликворных пространств, полушарных очагов глиоза дистрофического генеза (микроангиопатия Fazekas gr. 2), постишемических глиозных изменений в левой височной и правой теменных долях.
Повторно осмотрена офтальмологом. Заключение: образование правой орбиты, возрастная незрелая катаракта обоих глаз, сложный миопический астигматизм обоих глаз, пресбиопия, ангиопатия сосудов сетчаток обоих глаз. Отмечается отрицательная динамика — присоединение периорбитального отека, появление хемоза конъюнктивы, усиление экзофтальма. Направлена в ГБУ РО ОД института им. Гельмгольца, где обследована стационарно (04.09.2024): VisOD=0,08 ВГД OD/OS = пальпаторно норма/11,0 мм рт. ст.; VisOS=0,9–1,0. В офтальмологическом статусе OD выраженный отёк периорбитальных тканей. В верхних, наружных и нижних отделах орбиты пальпируется мягко-эластичное образование с гладкой поверхностью, распространяющееся вглубь орбиты. Субкутанная гематома периорбитальных тканей снизу. Стационарный экзофтальм со смещением глазного яблока кпереди и книзу-кнутри. Экзофтальмометрия 28 мм, р. 103 мм (ассиметрия с OS 12 мм). Движения резко ограничены во все стороны до 3–5°. Репозиция отсутствует. Глазная щель неравномерная. Умеренный отёк и гиперемия век, частичный птоз, лагофтальм более 5 мм. Выраженный розовый хемоз с признаками ксероза, умеренное слизисто-гнойное отделяемое. Радужка субатрофична, пигментная кайма сохранна. Зрачок круглый, 3 мм, фотореакция живая. Начальные помутнения в ядре и кортикальных слоях хрусталика. В стекловидном теле нитчатая деструкция. OS: глаз интактен.
Мультиспиральная компьютерная томография орбит: большую часть ретробульбарного пространства правой орбиты заполняет образование с чёткими границами, размерами примерно 40,4×28,0×23,9 мм, плотностью +48едН. Образование тесно прилежит к глазу, компримируя его задне-наружные отделы. Верхний полюс образования не дифференцируется от ткани слёзной железы. Зрительный нерв на уровне общей массы образования компримирован, плохо дифференцируется. В глубоких отделах орбиты зрительный нерв обычных размеров, смещён медиально. Образованием сдавлены наружная и нижняя прямые мышцы. Истончена верхняя стенка орбиты, костно-деструктивные изменения не определяются. Объём правой орбиты несколько больше левой. Признаки распространения за пределы орбиты не определяются.
УЗИ орбит: в верхне-наружном, наружном и нижнем отделах правой орбиты определяется образование неоднородной структуры, компримирующее глазное яблоко и зрительный нерв, размерами около 34×20×38 мм. В режиме цветное допплеровское картирование в толще образования регистрируются сосуды.
Решением консилиума установлен заключительный клинический диагноз «OD-Новообразование орбиты, OU-Начальная катаракта». Нельзя исключить лимфопролиферативный процесс. Проведено хирургическое вмешательство — транскутанная орбитотомия с биопсией.
Гистология от 05.09.2024: лимфопролиферативное заболевание правой орбиты, соответствующее по строению крупноклеточной лимфоме.
После операции в удовлетворительном состоянии пациентка выписана под наблюдение офтальмолога по месту жительства. При осмотре через 1 месяц после операции: OD — лёгкий отёк периорбитальных тканей, уменьшение выраженности экзофтальма, движения глазного яблока ограничены вверх и вниз, глазодвижение кнаружи отсутствует, кнутри в полном объёме. Глазная щель сужена за счёт частичного птоза, лагофтальм 5 мм. Конъюнктива слегка отёчна, умеренная инъекция, отделяемого нет. Радужка субатрофична, пигментная кайма сохранна. Зрачок круглый, 3 мм, фотореакция живая. Начальные помутнения в ядре и кортикальных слоях хрусталика. В стекловидном теле нитчатая деструкция. Рефлекс глазного дна розовый, в макуле без патологии, диск зрительного нерва бледный, границы чёткие. Сужение границ поля зрения с верхней стороны на 5–7° за счёт положения верхнего века, множественные диффузные точечные скотомы во всём поле зрения, относительная центральная скотома. С целью верификации диагноза выполнено дообследование: Консультация гематолога от 03.10.2024: крупноклеточная лимфома с поражением правой орбиты, клиническая группа 1. ПЭТ/КТ от 15.10.2024: инфильтрация экстра- и интракональной клетчатки правой орбиты со средней метаболической активностью. Повторное гистологическое исследование от 24.10.2024: диффузная В-клеточная лимфома. Иммуногистохимическое исследование на материале парафиновых блоков (12.11.2024): в предоставленном на исследование материале не обнаружен разрыв ДНК в регионе 8q24 (ген MYC). Осмотрена главным внештатным гематологом МЗ РФ в Южном и Северо-Кавказском федеральных округах (17.12.2024): неходжкинская диффузная крупноклеточная В-лимфома с поражением ретробульбарного пространства правой глазницы.
Так как в результате проведенного дообследования не было выявлено патологии в других органах и системах, процесс был расценён как первичная лимфома органа зрения с вовлечением правой орбиты. Больной назначен курс локальной лучевой терапии.
Обсуждение
В большинстве случаев при диагностике орбитальной лимфомы серьёзных трудностей не возникает, поскольку клинико-инструментальное обследование позволяет заподозрить лимфопролиферативный процесс. Ошибки диагностического плана могут отмечаться в случае появления образований с периневральным расположением небольшого размера, эмитирующих опухоль зрительного нерва [3][6] и при перибульбарных лимфомах, часто расцениваемых как задний склерит [3].
Данный клинический случай интересен тем, что, несмотря на, казалось бы, «очевидную» клинику, достаточно длительное время пациентка курировалась с диагнозом «Острый иридоциклит правого глаза» и только обращение к неврологу привело к выполнению нейровизуализационного обследования, что в свою очередь сделало возможным постановку верного диагноза. Недостаточная онконастороженность офтальмологов амбулаторного звена привела к пролонгации интервала «дебют-диагноз» и, как следствие, к увеличению объёма новообразования в глазнице, а значит и нарастанию невосстановимого клинического дефицита.
Заключение
При обращении пациента с жалобами со стороны органа зрения необходимо проводить осмотр врачом-офтальмологом в объёме, соответствующем клиническим рекомендациям. В случае отсутствия или недостаточности положительной динамики от проводимой терапии осуществлять своевременное дообследование с применением инструментальной диагностики, а также консультации смежных специалистов при подозрении на вовлечение в патологический процесс иных органов и систем для постановки верного диагноза и определения тактики ведения. Необходимо помнить, что на первый взгляд «изолированная» офтальмологическая симптоматика может быть лишь одним из звеньев системного патологического процесса, что является показанием для совместной курации с онкогематологами для своевременного выявления генерализации процесса, в частности лимфомы центральной нервной системы.
Финансирование. Исследование не имело спонсорской поддержки.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Согласие пациента. Пациент добровольно подписал информированное согласие на публикацию персональной медицинской информации в обезличенной форме.
1. Клинические рекомендации. Злокачественные опухоли орбиты: локальные формы. https://oofd72.ru/upload/documents/8-Zlokachestvennye-opuholi-orbity-KR_104_Zlokachestvennye_opuholi_orbity.pdf.
Список литературы
1. Лимфопролиферативные заболевания. Под ред. Трофимова В.И. Санкт-Петербург, 2020.
2. Алгоритм диагностики и протоколы лечения заболеваний системы крови, том 2. Под ред. Савченко В.Г. М.: Практика; 2016.
3. Саакян С.В., Амирян А.Г., Андреева Т.А., Склярова Н.В., Жильцова М.Г., Захарова Г.П. Неходжкинская лимфома (случай сочетанного поражения глаз и орбиты). Вестник офтальмологии. 2015;131(3):82-89. doi: 10.17116/oftalma2015131382-89
4. Гришина Е.Е., Гузенко Е.С. Лимфомы органа зрения: особенности течения и прогноз. РМЖ. Клиническая офтальмология. 2013;(1):4-8. eLIBRARY ID: 20184882 EDN: QZSIYD
5. Мальцева А.Д. Неходжкинская лимфома орбиты. Scientist (Russia). 2024;3(29):282-286. EDN YNHFOU.
6. Алиханова В.Р., Саакян С.В., Амирян А.Г., Рамазанова К.А., Кружкова Г.В. Возможности высокоразрешающего ультразвукового сканирования в комплексной диагностике глиом зрительного нерва. Российский офтальмологический журнал. 2011;4(3):10-14. eLIBRARY ID: 19121632 EDN: QCLKJV
Об авторах
Н. С. КовалеваРоссия
Наталия Сергеевна Ковалева, к. м. н., доцент
кафедра нервных болезней и нейрохирургии
Ростов-на-Дону
Н. С. Шиманова
Россия
Нина Сергеевна Шиманова, врач офтальмолог
Ростов-на-Дону
О. Р. Сапронова
Россия
Ольга Романовна Сапронова, ординатор
кафедра нервных болезней и нейрохирургии
Ростов-на-Дону
Рецензия
Для цитирования:
Ковалева Н.С., Шиманова Н.С., Сапронова О.Р. Неходжкинская лимфома орбиты (собственное клиническое наблюдение). Южно-Российский журнал терапевтической практики. 2025;6(1):101-105. https://doi.org/10.21886/2712-8156-2025-6-1-101-105
For citation:
Kovaleva N.S., Shimanova N.S., Sapronova O.R. Non-Hodgkin’s lymphoma of the orbit (own clinical observation). South Russian Journal of Therapeutic Practice. 2025;6(1):101-105. (In Russ.) https://doi.org/10.21886/2712-8156-2025-6-1-101-105
JATS XML


























