Перейти к:
Неврологические симптомы как признак диссекции аорты: диагностические трудности
https://doi.org/10.21886/2712-8156-2025-6-3-17-23
Аннотация
Цель: изучить распространённость, клинические особенности диссекции аорты у пациентов с неврологическими симптомами. Оценить особенности течения заболевания и диагностики в зависимости от наличия болевого синдрома.
Материалы и методы: проведено ретроспективное когортное сравнительное исследование медицинской документации 130 пациентов, госпитализированных в ГБУЗ «НИИ-ККБ №1 им. проф. Очаповского С.В.» с диагнозом «Диссекция аорты типа А по Стэнфорду» в период с 2020 по 2024 гг. Пациенты с диссекцией аорты и неврологическими симптомами были распределены в две группы: с наличием болевого синдрома и его отсутствием. Выполнен сравнительный анализ факторов риска, клинических проявлений, диагностических данных, тактики лечения и исходов в обеих группах с оценкой статистической значимости выявленных различий.
Результаты: у всех пациентов наблюдалось расслоение типа А по Стэнфорду; тип I по Де Бейки был выявлен у 84 (65 %) пациентов, тип II — у 46 (35 %). Среди 130 пациентов у 31 (23,8 %) заболевание проявлялось неврологическими симптомами. У 11 (35 %) из них отсутствовал типичный болевой синдром. Среди пациентов с неврологическими проявлениями летальность составила 71 % (22 из 31). Сравнительный анализ показал, что в группе пациентов с неврологическими симптомами, но без болевого синдрома встречалась более высокая частота диагностических ошибок (p = 0,02). В данной группе было значимо больше женщин (72,7 % против 25 %, p = 0,05), чаще развивался ишемический инсульт (36,4 % против 5 %, р = 0,02) и значительно реже диагноз «Диссекция аорты» устанавливался при жизни: в 36,4 % случаев он был подтверждён лишь на аутопсии (против 5 %, р = 0,02). Пациенты с неврологическими симптомами и типичной болью демонстрировали более высокую частоту гипотонии, что, вероятно, связано с более выраженными сосудистыми нарушениями. Представлен клинический случай безболевого варианта диссекции аорты, манифестировавший нарушением сознания и монопарезом руки.
Заключение: диссекция аорты, особенно при наличии неврологических симптомов, представляет собой диагностическую сложность, требующую внимательного подхода к нетипичным проявлениям, таким как ишемический инсульт. Отсутствие болевого синдрома может затруднить диагностику и задержать начало лечения. Полученные данные требуют дальнейшего исследования для улучшения диагностических стратегий, особенно в случаях с атипичными проявлениями.
Для цитирования:
Гордеева Е.В., Мамедзаде А.Р., Космачева Е.Д., Тимченко Л.В. Неврологические симптомы как признак диссекции аорты: диагностические трудности. Южно-Российский журнал терапевтической практики. 2025;6(3):17-23. https://doi.org/10.21886/2712-8156-2025-6-3-17-23
For citation:
Gordeeva E.V., Mamedzade A.R., Kosmacheva E.D., Timchenko L.V. Aortic dissection presenting with neurological symptoms: prevalence, clinical features, and diagnostic challenges. South Russian Journal of Therapeutic Practice. 2025;6(3):17-23. (In Russ.) https://doi.org/10.21886/2712-8156-2025-6-3-17-23
Вступление
Диссекция аорты (ДАо) — это острое и угрожающее жизни состояние, характеризующееся разрушением среднего слоя её стенки, что приводит к образованию ложного просвета и нарушению нормального кровотока. По классификации Стэнфорд, ДАо подразделяется на два типа (A и B) в зависимости от вовлечения восходящей аорты. Диссекция аорты типа A включает восходящую аорту и/или дугу аорты и характеризуется более высокой смертностью, требуя, как правило, первичного хирургического вмешательства [1]. Согласно систематическому обзору и мета анализу, проведённому Ryan Gouveia e Melo и соавт., заболеваемость острой ДАо составляет 4,8 на 100 000 человек в год, тип А — 1,6 на 100000/год. Хирургическое лечение проводилось в 52% случаев диссекции типа А по Стэнфорд. Внутрибольничная смертность остается высокой и составляет 37,5% при типе А, общая смертность — 43% за период наблюдения 1–10 лет [2].
Классически заболевание проявляется внезапной, интенсивной болью в груди или спине. У 5–15% пациентов с ДАо болевой синдром отсутствует или имеет нетипичный характер. Для этих пациентов диагноз «Расслаивающая аневризма аорты» изначально не рассматривается, и диагностика задерживается и увеличивает риск летального исхода [3]. В 20–30% случаев ДАо проявляется неврологическими симптомами, что порой приводит к ошибочной диагностике ОНМК [4][5][6]. Неврологические симптомы при диссекции аорты могут возникать вследствие окклюзии сонных, позвоночных или спинномозговых артерий, а также сосудов, питающих периферические нервы (vasa vasorum), либо в результате гипотонии и связанного с ней дефицита церебральной перфузии [4]. Ошибочная трактовка клинической картины может приводить к значительной задержке диагностики и начала специфического лечения, что значительно ухудшает прогноз [7].
Цель исследования — анализ клинических случаев диссекции аорты с неврологическими проявлениями, оценка различий между пациентами с типичной болью и пациентами без болевого синдрома, а также их влияния на диагностику и исходы лечения.
Материалы и методы
Проведён ретроспективный анализ медицинской документации 130 пациентов, госпитализированных в ГБУЗ «НИИ-ККБ №1 им. проф. Очаповского С.В.» с диагнозом «Диссекция аорты типа А по Стэнфорду» в период с 2020 по 2024 гг. Все пациенты в период госпитализации предоставили организации информированное согласие на обработку персональных данных и использование обезличенных медицинских данных для научных исследований.
Критериями включения в исследование были возраст старше 18 лет, установленный по данным клинико-инструментального обследования или патологанатомического исследования диагноз «Диссекция аорты типа А по Stanford».
Выполнен анализ группы из 31 пациентов с неврологическими симптомами при поступлении (18 мужчин (58%), 13 женщин (42%)), средний возраст составил 56 лет ± 12 лет. Поведён сравнительный анализ групп пациентов с диссекцией аорты и неврологическими симптомами в сочетании с болевым синдромом и в его отсутствие. Проведена оценка распространённости факторов риска, клинических проявлений, диагностических данных, тактики лечения и исходов в обеих группах, с оценкой статистической значимости выявленных различий.
Статистический анализ проводился с помощью пакета программ SPSS 17.0.5. Нормальность распределения количественных показателей проверяли по критерию Шапиро-Уилка (Shapiro-Wilk test). Данные были представлены в виде абсолютных значений и процентов для категориальных результатов. При нормальном распределении количественные показатели описывались средним значением и стандартным отклонением, М±SD, сравнение групп категориальных переменных проводили с помощью критерия хи-квадрат Пирсона. Различия количественных показателей в независимых группах анализировали с помощью критерия Манна-Уитни (Mann-Whitny test). Статистически значимыми считали различия при p ˂ 0,05.
Результаты
У 31 (23,8%) пациента с ДАо дебют заболевания был связан с неврологическими симптомами: у 23 — синкопе, у 11 — нарушение чувствительности и слабость или отсутствие движений в конечностях, у 8 — речевые нарушения. 15 пациентам первично был установлен диагноз «Острое нарушение мозгового кровообращения» (ОНМК). Была проведена консультация невролога и (при необходимости) компьютерная томография головного мозга. Диагноз «Ишемический инсульт» был подтверждён у 5 (16%) пациентов, у остальных ОНМК исключено.
Поскольку симптоматика в анализируемой группе была нетипичной, диагностический путь отличался от традиционного. Признаки диссекции аорты были выявлены при проведении ЭХО-КС в 2 (6.5%) случаях, коронароангиографии — в 1 (3,2%) случае, КТ ангиографии БЦА — в 1 (3,2%) случае. В 2 (6.5%) случаях при проведении КТ органов грудной клетки без контрастирования были выявлены дилатация аорты, гидроперикард, гидромедиастинум, что послужило основанием для выполнения КТ аортографии с целью подтверждения диссекции аорты. В 5 (16%) случаях диагноз был установлен при аутопсии. В 2 случаях в качестве посмертного клинического диагноза был установлен «Ишемический инсульт», в 1 случае выставлен диагноз «Трансмуральный инфаркт миокарда». У двух пациентов предполагалась ДАо, однако диагностическое подтверждение не было выполнено, поскольку пациенты поступали в состоянии клинической смерти.
Диссекция аорты распространялась на брахиоцефальные артерии у 14 (45,2%) пациентов, из них у 3 диагностирован ОНМК, на коронарные артерии — у 2 (6.5%) пациентов, у одного развился инфаркт миокарда, на ветви нисходящей аорты — у 9 (29%) пациентов, что сопровождалось острой артериальной недостаточностью, ишемией нижних конечностей, мезентериальной ишемией.
11 пациентов первоначально были госпитализированы в стационары по месту жительства, что увеличило время до хирургического вмешательства (в среднем 10 часов).
Оперативное лечение было проведено 16 пациентам (51,6%), в том числе 1 пациенту с диагностированным ОНМК. Супракоронарное протезирование аорты выполнено у 9 пациентов (56,25%), операция Дэвида — у 1 (6,25%) пациента, операция Бенталла — у 6 пациентов (37,5%). В связи с очень высоким риском осложнений решено воздержаться от хирургического лечения у 2 пациентов с ишемическим инсультом.
Послеоперационный период у пациентов, поступивших с неврологическими симптомами, осложнялся у 14 (87,5%). Наиболее частыми осложнениями были кровотечения — у 5 (35,7%), воспалительные осложнения (пневмония, нагноение стернотомной раны — у 7 (50%), ОНМК — у 7 (50%), инфаркт миокарда — у 2 (14,3%).
Общая внутрибольничная смертность составила 40% (52 пациента из 130). Среди пациентов с неврологическими симптомами этот показатель достиг 71,0% (22 пациента из 31).
У 20 (66%) пациентов неврологическая симптоматика сочеталась с болевым синдромом, у 11 (33%) неврологические нарушения были единственными симптомами, боль отсутствовала. Проведён сравнительный анализ двух групп пациентов с неврологическими симптомами: I группа — с типичной болью в грудной клетке, II группа — без типичного болевого синдрома.
Таблица / Table 1
Сравнительный анализ пациентов с диссекцией аорты с неврологическими симптомами в сочетании с болевым синдромом и в его отсутствии
Comparative analysis of patients with aortic dissection with neurological symptoms in combination with pain syndrome and in its absence
Показатель | Группа I, n=20 (65%) | Группа II, n=11 (35%) | χ² | Значение p |
Мужчины | 15 (75%) | 3 (27,3%) | 2,79 | 0,09 |
Женщины | 5 (25%) | 8 (72,7%) | 3,86 | 0,05 |
Артериальная гипертензия | 17 (85%) | 10 (91%) | 0,221 | 0,64 |
Ожирение | 5 (25%) | 3 (27.3%) | 0,0188 | 0,89 |
Курение | 6 (30%) | 3 (27.3%) | 0,0246 | 0,88 |
Синкопе | 16 (80%) | 7 (63,6%) | 0,99 | 0,32 |
Речевые нарушения | 5 (25%) | 3 (27.3%) | 0,0188 | 0,89 |
Нарушение чувствительности и движения в конечностях | 5 (25%) | 6 (54.5%) | 2,71 | 0,10 |
Гипотония | 9 (45%) | 1 (9.1%) | 4,19 | 0,04 |
Смещение сегмента ST, зубца T на ЭКГ | 5 (25%) | 2 (18.2%) | 0,186 | 0,66 |
Установка диагноза при аутопсии | 1 (5%) | 4 (36.4%) | 5,19 | 0,02 |
Оперативное лечение | 11 (55%) | 5 (45.5%) | 0,261 | 0,61 |
ОНМК до операции | 1 (5%) | 4 (36.4%) | 5,19 | 0,02 |
Выживаемость | 5 (25%) | 4 (36.4%) | 0,45 | 0,51 |
Тип I по Де-Бейки | 17 (85%) | 6 (54,5%) | 3,43 | 0,06 |
Тип II по Де-Бейки | 3 (15%) | 5 (45,5%) | 3,43 | 0,06 |
Группы были сопоставимы по возрасту, полу, факторам риска, неврологическим симптомам, таким как речевые нарушения, синкопе, или периферических двигательных и чувствительных нарушений при поступлении, наличию изменений на ЭКГ, типу ДАо по Де-Бейки, проведению оперативного лечения, выявлению ОНМК до операции.
Пациенты не отличались по возрасту: 58,1 ± 11, 6 лет для I группы и 59.1 ± 8.6 лет для II группы (р=0,75). Не было выявлено значимых различий по частоте оперативного лечения.
В группе пациентов с неврологической симптоматикой и без болевого синдрома было значимо больше женщин, чаще развивался инсульт и чаще ДАо была диагностирована лишь на аутопсии. Отмечена тенденция к более частому развитию гипотонии в группе с сочетанием неврологической симптоматики и болевого синдрома. Анализ основных показателей представлены в таблице 1.
В исследовании была проанализирована разница во времени до установления диагноза между двумя группами пациентов. Среднее время от начала симптомов до постановки диагноза Дао составило 22 часа в первой группе и 26 часов — во второй. Для оценки статистической значимости различий использовался U-критерий Манна-Уитни, значение которого составило 110,5, различия между группами не были статистически значимыми (p ˃0,05). Однако следует отметить высокую вариабельность данных и небольшой размер выборки, что может снижать статистическую мощность анализа. Для получения более точных результатов необходимы дальнейшие исследования с большими выборками. Поздняя диагностика связана с атипичным клиническим течением, что затрудняет своевременное распознавание диссекции аорты и увеличивает вероятность первоначальной ошибочной диагностики ОНМК.
Обсуждение
Острое расслоение аорты является опасным для жизни состоянием, которое, несмотря на расширяющиеся возможности диагностики и доступность хирургического лечения, по-прежнему связано с высокой летальностью. Типичная для ДАо интенсивная боль в груди или спине требует дифференциального диагноза с острым коронарным синдромом и тромбоэмболией легочной артерии (до 93% по данным) [5]. Вместе с тем случаи дебюта ДАо с неврологических проявлений составляют 23% среди пациентов, поступивших в наш центр, 30% — по данным других исследований: синкопе, острого нарушения мозгового кровообращения, периферической нейропатии [4]. Неврологические нарушения были связаны с развитием инсульта в 16% случаев в группе с неврологической симптоматикой и 3,8% среди всех пациентов с ДАо. Следует помнить и о варианте течения ДАо без боли — в 4,5% случаев, по данным Международного регистра острого расслоения аорты (IRAD), среди пациентов с неврологической симптоматикой 13,9% по другим данным [4][8].
В исследуемой группе болевой синдром отсутствовал в 35% случаев. Среди таких пациентов преобладали женщины, инсульт выявлялся значительно чаще, диагноз ДАо в 36,4% случаев устанавливался посмертно. Следует помнить, что в случае афазии пациенты без сознания или транзиторной глобальной амнезией не могут сообщить о боли в груди, что затрудняет постановку правильного диагноза [4]. Таким образом, нетипичная клиническая картина ассоциирована с несвоевременной диагностикой и задержкой лечения [5][9]. Важна настороженность в отношении ДАо у пациентов с необычными сочетаниями симптомов поражения центральной и периферической нервной системы или одновременном возникновении обморока, судорог и церебральной, спинальной или периферической нейропатии [4]. Высокая смертность в группе с неврологическими симптомами (71%) подчеркивает необходимость быстрой диагностики. Учитывая высокий риск летального исхода, необходимо более активно использовать визуализирующие методы у пациентов с неясными неврологическими симптомами, особенно при наличии факторов риска. КТ-ангиография в экстренных ситуациях помогает снизить частоту диагностических ошибок [10][11].
Неотложное хирургическое вмешательство при ДАо необходимо из-за высокого риска ранней смертности. По данным Naoki Tokuda et al., смертность у пациентов с ОНМК, которым была проведена операция, значительно ниже, чем у пациентов, лечившихся консервативно. Это подчеркивает важность раннего хирургического вмешательства для улучшения краткосрочной и долгосрочной выживаемости [12]. Наши данные демонстрируют важность своевременного хирургического вмешательства, необходимость дальнейших исследований для оптимизации подходов к лечению пациентов с ДАо, имеющих неврологические симптомы и уточнения оптимальных сроков оперативного лечения.
По данным исследования C. Gaul et al. (Cerebrovascular Disease, 2008), предоперационные неврологические нарушения, такие как синкопе, судорожные припадки, сомноленция, дизартрия, парезы, парестезии и амавроз, являются предикторами инсульта после операции в 25% случаев [13][14]. В нашем исследовании у пациентов, поступивших с неврологическими симптомами, осложнения в виде ОНМК возникли в 50% случаев после хирургического вмешательства, что подтверждает высокие риски церебральных осложнений в данной группе больных.
Показателен клинический случай мужчины 51 года, у которого диссекция аорты манифестировала неврологическими симптомами, имитируя ишемический инсульт. Ранее пациент отмечал эпизоды повышения АД до 150/90 мм рт. ст., гипотензивную терапию не принимал. Стаж курения — 20 лет. 26 октября 2021 г. в 01:00 пациент внезапно потерял сознание, после чего отметил появившуюся слабость в правой руке. Возникновение боли при прицельном опросе отрицал. Бригадой СМП доставлен в ближайший стационар. На следующий день переведен в региональный сосудистый центр, где выполнена КТ головного мозга. Очаговой и объемной патологии не выявлено. 28 октября направлен на консультацию невролога, после чего госпитализирован в неврологическое отделение ГБУЗ «НИИ-ККБ №1 им. проф. Очаповского С.В.» с диагнозом «ОНМК в левом каротидном бассейне». При объективном исследовании обращали на себя внимание диастолический шум в проекции аортального клапана и на верхушке, ослабление II тона сердца. В общем и биохимическом анализах, ЭКГ и рентгенограмме органов грудной клетки клинически значимых изменений не было (рис. 1).
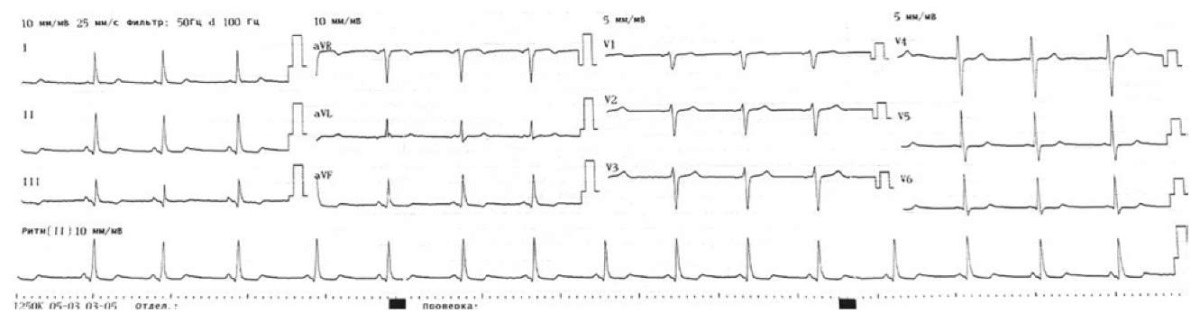
Рисунок 1. Электрокардиограмма при поступлении. Ритм сердца: синусовая брадикардия, 57 в мин., QT — 405 мс. Положение эл. оси: Нормальное положение электрической оси сердца. Изменения миокарда нижней стенки левого желудочка
Figure 1. Electrocardiogram on admission. Cardiac rhythm: sinus bradycardia, 57 bpm; QT — 405 ms. Electrical axis: normal position of the heart's electrical axis. Myocardial changes of the inferior wall of the left ventricle.
Диссекция аневризматически расширенной аорты была диагностирована при проведении эхокардиографии, были визуализированы ложный просвет и флотация отслоённой интимы. По данным ультразвукового ангиосканирования, диссекция распространялась на экстракраниальные отделу брахиоцефальных артерий с формированием стилл-синдрома слева, подвздошные артерии с обеих сторон, бедренную артерию слева. При выполнении КТ-аортографии диагноз диссекции аневризмы аорты I типа по De Bakey был подтверждён (рис. 2). При повторном исследовании патологии головного мозг выявлено не было.
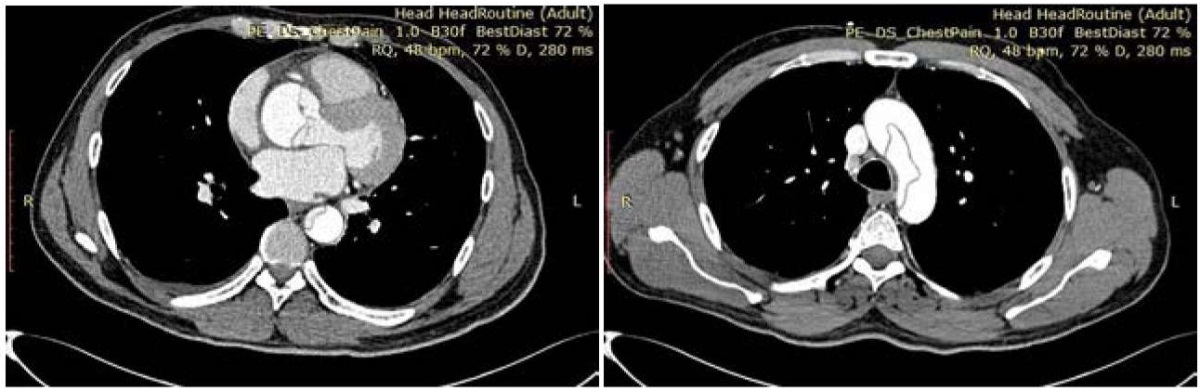
Рисунок 2. КТ-аортография. Калибр восходящего отдела аорты на уровне выходного отдела левого желудочка — 31 мм, на уровне средней трети ствола лёгочной артерии — 55,5 мм, в дистальном отделе — 41 мм. На всем её протяжении от уровня корня аорты до уровня бифуркации аорты и с распространением на общие подвздошные артерии выявлен линейной формы дефект контрастирования, делящий просвет аорты на две неравные части (кпереди и справа), располагается интенсивно контрастированный и больший по объёму «ложный» просвет, кзади и слева меньший по объёму «истинный» просвет. Между «истинным» и «ложным» ходом в области аортального клапана имеется сообщение шириной до 8,3 мм.
Figure 2. CT aortography. Caliber of the ascending aorta at the level of the left ventricular outflow tract — 31 mm, at the level of the mid‑third of the pulmonary trunk — 55.5 mm, in the distal portion — 41 mm. Along its entire course from the aortic root to the aortic bifurcation, with extension into the common iliac arteries, there is a linear contrast‑filling defect dividing the aortic lumen into two unequal parts: anteriorly and to the right an intensely opacified, larger "false" lumen; posteriorly and to the left a smaller "true" lumen. At the level of the aortic valve there is a communication between the true and false lumens measuring up to 8.3 mm in width.
Была выполнена операция Дэвида с протезированием дуги аорты по типу «hemiarch». Ранний послеоперационный период протекал с явлениями умеренной миокардиальной слабости и постгеморрагической анемии, потребовавшей инфузии эритроцитарной массы. Пациент продолжает наблюдение в центре. Таким образом, в отсутствие какого-либо болевого синдрома симптомами диссекции аневризмы аорты были синкопе в сочетании с правосторонним центральным верхним монопарезом и гипестезия по фациобрахиальному типу.
Заключение
При острой ДАо до 20–30% случаев начало заболевания связано с появлением неврологических симптомов. У трети таких пациентов нет типичного для ДАо болевого синдрома, что затрудняет диагностику и увеличивает время оказания помощи. Необходима клиническая настороженность в адрес ДАо среди кардиологов и неврологов. Важно учитывать диссекцию аорты в дифференциальной диагностике ОНМК, особенно у пациентов с сопутствующей гипертензией и синкопальными состояниями, подозревать при сочетании неврологической симптоматики и боли в грудной клетке и помнить, что отсутствие боли не исключает диагноз.
Финансирование. Исследование не имело спонсорской поддержки.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Список литературы
1. Chen CH, Liu KT. A case report of painless type A aortic dissection with intermittent convulsive syncope as initial presentation. Medicine (Baltimore). 2017;96(17):e6762. doi: 10.1097/MD.0000000000006762
2. Gouveia E Melo R, Mourão M, Caldeira D, Alves M, Lopes A, Duarte A, et al. A systematic review and meta-analysis of the incidence of acute aortic dissections in population-based studies. J Vasc Surg. 2022;75(2):709-720. doi: 10.1016/j.jvs.2021.08.080
3. Park SW, Hutchison S, Mehta RH, Isselbacher EM, Cooper JV, Fang J, et al. Association of painless acute aortic dissection with increased mortality. Mayo Clin Proc. 2004;79(10):1252-1257. doi: 10.4065/79.10.1252
4. Gaul C, Dietrich W, Friedrich I, Sirch J, Erbguth FJ. Neurological symptoms in type A aortic dissections. Stroke. 2007;38(2):292-297. doi: 10.1161/01.STR.0000254594.33408.b1
5. Pape LA, Awais M, Woznicki EM, Suzuki T, Trimarchi S, Evangelista A, et al. Presentation, Diagnosis, and Outcomes of Acute Aortic Dissection: 17-Year Trends From the International Registry of Acute Aortic Dissection. J Am Coll Cardiol. 2015;66(4):350-358. doi: 10.1016/j.jacc.2015.05.029
6. Chawla K, Al-Embideen S, Riordan C. Quiet & deadly: Painless aortic dissection. Int J Cardiol Cardiovasc Risk Prev. 2023;16:200175. doi: 10.1016/j.ijcrp.2023.200175
7. Lee SJ, Kim JH, Na CY, Oh SS, Kim YM, Lee CK, et al. Eleven years of experience with the neurologic complications in Korean patients with acute aortic dissection: a retrospective study. BMC Neurol. 2013;13:46. doi: 10.1186/1471-2377-13-46
8. Hagan PG, Nienaber CA, Isselbacher EM, Bruckman D, Karavite DJ, Russman PL, et al. The International Registry of Acute Aortic Dissection (IRAD): new insights into an old disease. JAMA. 2000;283(7):897-903. doi: 10.1001/jama.283.7.897
9. Chiu P, Rotto TJ, Goldstone AB, Whisenant JB, Woo YJ, Fischbein MP. Time-to-operation does not predict outcome in acute type A aortic dissection complicated by neurologic injury at presentation. J Thorac Cardiovasc Surg. 2019;158(3):665-672. doi: 10.1016/j.jtcvs.2018.12.023
10. Daou R, Khater DA, Khattar R, Helou M. Aortic dissection presenting as a stroke: a case report. Pan Afr Med J. 2023;44:91. doi: 10.11604/pamj.2023.44.91.38533
11. Usui T, Suzuki K, Niinami H, Sakai S. Aortic dissection diagnosed on stroke computed tomography protocol: a case report. J Med Case Rep. 2021;15(1):299. doi: 10.1186/s13256-021-02850-1
12. Bossone E, Corteville DC, Harris KM, Suzuki T, Fattori R, Hutchison S, et al. Stroke and outcomes in patients with acute type A aortic dissection. Circulation. 2013;128(11 Suppl 1):S175-9. doi: 10.1161/CIRCULATIONAHA.112.000327
13. Tokuda N, Koga M, Ohara T, Minatoya K, Tahara Y, Higashi M, et al. Urgent Detection of Acute Type A Aortic Dissection in Hyperacute Ischemic Stroke or Transient Ischemic Attack. J Stroke Cerebrovasc Dis. 2018;27(8):2112-2117. doi: 10.1016/j.jstrokecerebrovasdis.2018.03.010
14. Дуданов И.П., Васильченко Н.О., Аскеров М.А., Рублева О.В., Меркулов Д.В., Ахметов В.В., и др. Редкие причины ишемического инсульта. особенности острого инсульта у пациентов с диссекцией магистральных сосудов. Research’n Practical Medicine Journal. 2019;6(1):91-98. DOI: 10.17709/2409-2231-2019-6-1-9
Об авторах
Е. В. ГордееваРоссия
Елена Викторовна Гордеева, к. м. н., доцент, врач-терапевт
Институт непрерывного образования; кафедра терапии № 1
Краснодар
А. Р. Мамедзаде
Россия
Аксана Рустам кызы Мамедзаде, ординатор
Институт непрерывного образования; кафедра терапии № 1
Краснодар
Е. Д. Космачева
Россия
Елена Дмитриевна Космачева, д. м. н., проф., заведующий кафедрой, заместитель главного врача по лечебной части
Институт непрерывного образования; кафедра терапии № 1
Краснодар
Л. В. Тимченко
Россия
Людмила Викторовна Тимченко, заведующий отделением
неврологическое отделение для больных с ОНМК
Краснодар
Рецензия
Для цитирования:
Гордеева Е.В., Мамедзаде А.Р., Космачева Е.Д., Тимченко Л.В. Неврологические симптомы как признак диссекции аорты: диагностические трудности. Южно-Российский журнал терапевтической практики. 2025;6(3):17-23. https://doi.org/10.21886/2712-8156-2025-6-3-17-23
For citation:
Gordeeva E.V., Mamedzade A.R., Kosmacheva E.D., Timchenko L.V. Aortic dissection presenting with neurological symptoms: prevalence, clinical features, and diagnostic challenges. South Russian Journal of Therapeutic Practice. 2025;6(3):17-23. (In Russ.) https://doi.org/10.21886/2712-8156-2025-6-3-17-23


























