Перейти к:
Применение бета-адреноблокаторов у больных с хронической обструктивной болезнью лёгких и хронической сердечной недостаточностью в реальной клинической практике
https://doi.org/10.21886/2712-8156-2021-2-1-70-75
Аннотация
Цель: выявить особенности применения бета-адреноблокаторов (бета-АБ) у пациентов с хронической обструктивной болезнью легких (ХОБЛ) и хронической сердечной недостаточностью (ХСН) в реальной клинической практике.
Материалы и методы: в одномоментное исследование методом сплошной выборки был включен 131 амбулаторный пациент с ХСН (90 больных ХОБЛ и ХСН, а также 41 пациент с ХСН ишемического генеза без ХОБЛ). Пациенты были без признаков декомпенсации ХСН и обострения ХОБЛ.
Результаты: больные с ХОБЛ и ХСН достоверно реже получали бета-АБ по сравнению с пациентами с ХСН. Из бета-АБ пациентам с ХОБЛ и ХСН преимущественно назначался бисопролол, его средняя доза составила 4,45±1,74 мг в сутки. Больным с ХОБЛ и ХСН ишемического генеза бета-АБ назначались достоверно чаще, а диуретики достоверно реже, чем пациентам с ХОБЛ и ХСН без ИМ в анамнезе. Больные с ХОБЛ и ХСН с фракцией выброса левого желудочка (ФВ ЛЖ) более 40% реже принимали бета-АБ, чем пациенты с ХОБЛ и ХСН со сниженной ФВ (менее 40%), а также реже, чем больные с ХСН без ХОБЛ с ФВ ЛЖ более 40%.
Выводы: бета-АБ амбулаторно назначались только половине пациентов с ХОБЛ и ХСН, что не соответствует современным рекомендациям по ведению пациентов с коморбидными состояниями. В подавляющем большинстве случаев назначались высокоселективные ББ. Необходимо отметить низкие дозы бета-АБ, что не соответствует современным рекомендациям по лечению ХСН.
Ключевые слова
Для цитирования:
Кароли Н.А., Бородкин А.В., Ребров А.П. Применение бета-адреноблокаторов у больных с хронической обструктивной болезнью лёгких и хронической сердечной недостаточностью в реальной клинической практике. Южно-Российский журнал терапевтической практики. 2021;2(1):70-75. https://doi.org/10.21886/2712-8156-2021-2-1-70-75
For citation:
Karoli N.A., Borodkin A.V., Rebrov A.P. The use of beta-blockers in patients with chronic obstructive pulmonary disease and chronic heart failure in real clinical practice. South Russian Journal of Therapeutic Practice. 2021;2(1):70-75. (In Russ.) https://doi.org/10.21886/2712-8156-2021-2-1-70-75
Введение
Особенностью современного пациента является полиморбидность, которая в значительной мере изменяет клиническое течение, прогноз основного заболевания и вносит коррективы в тактику лечения. Наиболее частыми причинами одышки у пожилых больных являются хроническая обструктивная болезнь легких (ХОБЛ) и хроническая сердечная недостаточность (ХСН) [1–4]. Распространённость сердечной недостаточности колеблется от 5% до 60% в общей популяции ХОБЛ и увеличивается в соответствии с тяжестью ХОБЛ, составляя приблизительно 30% у пациентов, госпитализированных с обострением ХОБЛ и 75% у пациентов, перенёсших искусственную вентиляцию легких [1–4].
Сочетанное течение ХОБЛ и ХСН имеет свои особенности, обусловленные общими патогенетическими механизмами развития коморбидной патологии. Основными причинами формирования ХСН у больных ХОБЛ признаются, прежде всего, сопутствующие сердечно-сосудистые заболевания (артериальная гипертензия, перенесенный инфаркт миокарда). К появлению сердечной недостаточности может привести также декомпенсация хронического лёгочного сердца. ХОБЛ как причина ХСН занимает в России третье место (13%) [5].
При лечении пациентов, имеющих как ХОБЛ, так и ХСН, возникают определенные сложности, так как некоторые препараты, используемые для терапии ХСН, могут оказывать неблагоприятное влияние на течение ХОБЛ, а средства для лечения ХОБЛ — ухудшать течение ХСН. К таким препаратам относят бета-блокаторы.
Цель исследования — выявить особенности применения бета-адреноблокаторов (бета-АБ) у пациентов с хронической обструктивной болезнью легких (ХОБЛ) и хронической сердечной недостаточностью (ХСН) в реальной клинической практике.
Материалы и методы
В одномоментное исследование методом сплошной выборки был включён 131 амбулаторный пациент с ХСН. Критерии включения — мужской пол; возраст старше 40 лет и менее 80 лет; наличие ХСН, установленной согласно национальным клиническим рекомендациям Общества специалистов по сердечной недостаточности и Российского кардиологического общества (2017г). Критерии исключения — нестабильная ИБС (инфаркт миокарда, острый коронарный синдром) или острое нарушение мозгового кровообращения менее чем за 3 месяца до включения; пороки сердца, миокардит, кардиомиопатии; неконтролируемая артериальная гипертензия; другие респираторные заболевания; онкологические заболевания. Не включались пациенты, имеющие абсолютные противопоказания к приему бета-АБ. Все пациенты были без признаков острой декомпенсации ХСН и обострения ХОБЛ.
Пациенты были разделены на две группы: 90 больных с ХОБЛ и ХСН и 41 пациент с ХСН ишемического генеза без ХОБЛ. Для определения наличия особенностей терапии ХСН в зависимости от её генеза больные с ХСН и ХОБЛ были разделены на 2 подгруппы — с наличием инфаркта миокарда (ИМ) в анамнезе (47 пациентов) и без ИМ в анамнезе (43 пациента).
Все пациенты подписали форму информированного согласия. Данное исследование одобрено локальным этическим комитетом ФГБОУ ВО Саратовский ГМУ им. В.И. Разумовского Минздрава России.
При статистической обработке материала применялись методы описательной статистики. В случае нормального распределения для обработки непрерывных данных использовали параметрический метод с вычислением t-критерия Стьюдента для независимых групп. Различия между значениями показателей признавали статистически значимыми при р < 0,05. Частоту признаков сравнивали при помощи критерия χ2 для таблиц сопряженности 2 × 2 и точного критерия Фишера. Статистическую обработку результатов осуществляли с использованием пакета прикладных программ Statistica 10.0 (StatSoftInс., США).
Результаты
Как видно из представленных данных, пациенты обеих групп были сопоставимы по возрасту (табл. 1).
Таблица 1
Клиническая характеристика обследованных больных (M±s)
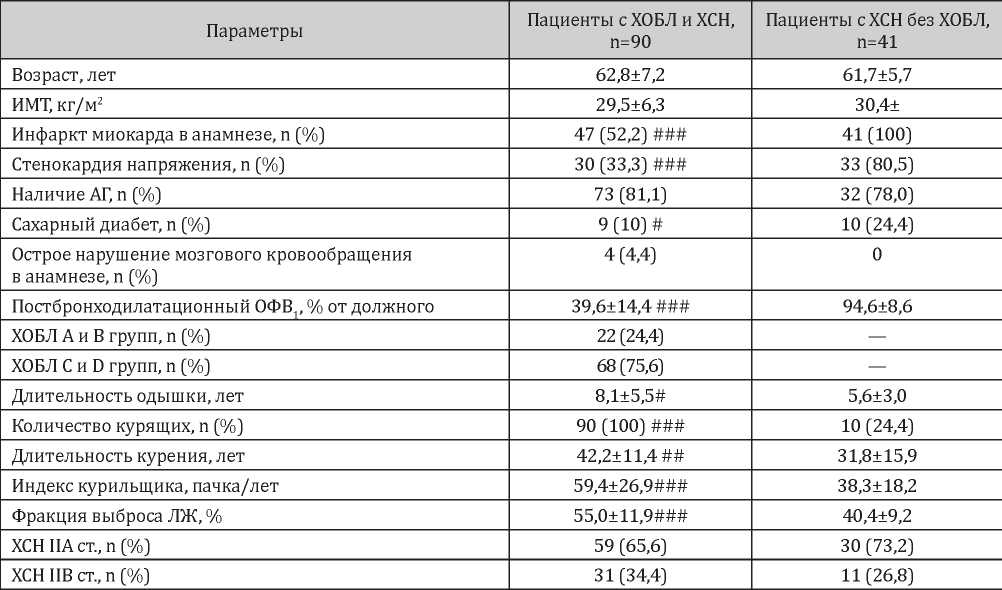
Примечание: достоверность различий с группой пациентов с ХСН без ХОБЛ: # — p < 0,05, ## — p < 0,01, ### — p <0,001.
Среди пациентов с ХСН без ХОБЛ чаще встречались пациенты со сниженной фракцией выброса левого желудочка (менее 40%), чем среди больных с ХОБЛ и ХСН (48,8% и 17,8% соответственно, p < 0,001). Необходимо отметить, что 22,2% больных с ХОБЛ и ХСН имели промежуточные значения фракции выброса левого желудочка (ФВ ЛЖ). Причём, 40% пациентов с ХОБЛ и клиническими проявлениями ХСН имели снижение фракции выброса левого желудочка, обусловленное, преимущественно, перенесенным ИМ.
Бета-АБ амбулаторно назначались 46,7% больных с ХОБЛ и ХСН, что в 1,88 раз реже, чем пациентам с ХСН без ХОБЛ (χ2 = 19,8, p < 0,001). Постоянно принимали бета-АБ только 40% больных с ХОБЛ и ХСН и 68,3% пациентов с ХСН без ХОБЛ (p < 0,05). Установлено, что больным с ХОБЛ и ХСН без перенесенного ИМ бета-АБ назначались реже, чем пациентам с ИМ в анамнезе (34,9% и 57,4% соответственно, p < 0,05).
У больных с ХСН и ХОБЛ из бета-АБ преимущественно использовался бисопролол в средней дозе 4,45±1,74 мг в сутки. Лишь один пациент (1,1%) принимал карведилол в дозе 12,5 мг в сутки. В группе больных с ХСН без ХОБЛ больные также использовали в основном бисопролол, и только в 2,4% случаев применялся метопролола сукцинат в дозе 100 мг в сутки. Средняя доза бисопролола у больных с ХОБЛ, ХСН и ИМ в анамнезе составила 4,38±1,68 мг в сутки, у пациентов с ХОБЛ и ХСН без ИМ — 4,63±1,67 мг в сутки, у больных ХСН без ХОБЛ — 4,86±2,65 мг в сутки.
Больные с ХОБЛ и ХСН с сохранённой и промежуточной фракциями выброса ЛЖ (более 40%) реже принимали бета-АБ, чем пациенты с ХОБЛ и ХСН со сниженной ФВ ЛЖ (40,5% и 75% соответственно (p < 0,05)), а также реже, чем больные с ХСН без ХОБЛ с сохраненной и промежуточной ФВ ЛЖ (p < 0,001). При наличии сниженной ФВ ЛЖ частота приема бета-АБ у пациентов с ХОБЛ и ХСН была сопоставима с частотой у больных ХСН без ХОБЛ (75% и 85% соответственно, p ˃ 0,05).
У пациентов с ХСН без ХОБЛ достоверных различий в частоте приема бета-АБ в зависимости от фракции выброса ЛЖ не отмечено. Не установлено значимых различий в назначении бетаАБ больным данной группы в зависимости от наличия или отсутствия в анамнезе ИМ.
Проведён анализ факторов, которые помимо перенесенного ИМ и сниженной ФВ ЛЖ могут влиять на назначение бета-АБ больным ХОБЛ. Установлено, что бета-АБ чаще получали пациенты с перенесённым острым нарушением мозгового кровообращения в анамнезе (14,8% и 0% соответственно, p < 0,05), наличием стенокардии (45,2% и 22,9%, p < 0,05). Важно отметить, что выраженность бронхиальной обструкции не оказывала влияние на назначение бета-АБ.
Обсуждение
Существующие рекомендации по ведению и лечению пациентов с ХОБЛ свидетельствуют о том, что «лечение СН у пациентов с ХОБЛ должно проводиться в соответствии со стандартными рекомендациями, поскольку нет данных о том, что СН следует лечить иначе при наличии ХОБЛ» [2, 6]. Таким образом, при определении тактики лечения ХСН у больных ХОБЛ необходимо ориентироваться на Национальные рекомендации ОССН, РКО и РНМОТ по диагностике и лечению ХСН [7], а также на рекомендации Российского общества терапевтов по лечению пациентов с ХСН и ХОБЛ [8]. В настоящее время подходы к медикаментозной терапии ХСН строятся на принципах доказательной медицины. Основная доказательная база эффективности медикаментозных и инструментальных методов лечения имеется в отношении больных ХСН с низкой (< 40%, иногда учитывается величина < 35%) ФВ ЛЖ (СНнФВ). В отношении ведения пациентов с сохраненной фракцией выброса (СНсФВ, ФВ ЛЖ ≥50 %) имеется минимальное количество данных доказательной медицины [7].
Основные препараты, применяемые для лечения ХСН, имеют уровень доказанности А (ингибиторы ангиотензин-превращающего фермента (иАПФ), блокаторы рецепторов ангиотензина II (БРА), бета-АБ, антагонисты минералокортикоидных рецепторов (АМКР), диуретики, гликозиды, омега-3 полиненасыщенные жирные кислоты). Но именно сочетание трех нейрогуморальных модуляторов (иАПФ/БРА + бета-АБ + АМКР) является наиболее рациональной схемой лечения больных с ХСН.
Основной точкой приложения бета-АБ в лечении ХСН является блокада симпато-адреналовой системы (САС), которая у больных ХСН находится в состоянии хронической гиперактивации и определяет плохой прогноз [7]. Помимо
блокады САС бета-АБ являются комплексными нейрогуморальными модуляторами, оптимально дополняющими эффекты иАПФ [7]. Больным СНсФВ бета-АБ могут назначаться с целью уменьшения ЧСС и выраженности гипертрофии ЛЖ, но целенаправленные проспективные рандомизированные клинические исследования (РКИ) изучения влияния бета-АБ на выживаемость пациентов с СНсФВ не проводились.
В настоящее время имеется достаточное количество исследований, свидетельствующих о том, что применение кардиоселективных бетаАБ у больных с ХОБЛ и сердечно-сосудистыми заболеваниями (ССЗ) не только безопасно, но и эффективно [1, 9-12]. Применение бета-АБ снижает риск обострений ХОБЛ, в том числе тяжелых обострений, снижает риск госпитализаций, улучшает выживаемость больных ХОБЛ с перенесенным инфарктом, ХСН.
Несмотря на то, что у обследованных больных ХОБЛ имелось прямое показание к назначению бета-АБ, а именно хроническая сердечная недостаточность (у большей части пациентов в сочетании с артериальной гипертензией, ИБС), препараты данной группы амбулаторно назначались только в 46,7 % случаев. С одной стороны, это может быть связано с опасениями врачей в отношении возможности нарастания бронхиальной обструкции. С другой стороны, не выявлено взаимосвязи между назначением бета-АБ и параметрами тяжести ХОБЛ (выраженность обструкции, одышки, частота обострений).
Полученные нами результаты совпадают с данными других авторов, подтверждающими, что бета-АБ недостаточно назначаются пациентам с ХОБЛ и ССЗ, а также используется в более низких дозах, чем это рекомендовано руководствами [9, 12–17]. Так, по данным Neef PA с соавт. (2016), только 51% пациентов с ХОБЛ и сердечной недостаточностью со сниженной фракцией выброса и 31% пациентов с ХОБЛ и перенесенным ИМ получают бета-АБ [15]. В работе Kuan Pin Lim с соавт. (2017) из 156 пациентов, имевших хотя бы одно показание к назначению бета-АБ, их получали лишь 34% пациентов [16]. По данным российского регистра РЕКВАЗА, наличие ХОБЛ ассоциировалось с уменьшением вероятности назначения бета-АБ у больных с ИБС, ИМ и ХСН [18]. Необходимо отметить, что, по данным другого российского регистра (ПРОФИЛЬ), наличие ХОБЛ не влияло на тактику использования бета-АБ у больных с перенесенным ИМ [19]. Вероятной причиной различий результатов двух российских регистров является то, что в первом из них (РЕКВАЗА) оценивались назначения, сделанные врачами районных поликлиник, во втором (ПРОФИЛЬ) — назначения, сделанные врачами специализированного кардиологического центра. Наши результаты в отношении количества пациентов, принимающих бета-АБ, сопоставимы с результатами регистра ПРОФИЛЬ, но при этом отмечается меньшая частота назначения бета-АБ больным с ХОБЛ и ХСН по сравнению с больными ХСН без ХОБЛ, как и в регистре РЕКВАЗА.
Возможно, недостаточное использование бета-АБ или их назначение в нецелевых дозах больным ХОБЛ служит одной из причин более тяжелого течения сердечно-сосудистой патологии и высокой частоты неблагоприятных исходов у этой категории пациентов. Так, по данным клинического исследования VALIANT (14700 пациентов), частота приема бета-АБ у больных ХОБЛ была существенно ниже (51%), чем у пациентов без ХОБЛ (72%). При этом больные ХОБЛ по сравнению с пациентами без ХОБЛ имели более высокие показатели сердечно-сосудистой смертности, внезапной смерти, гибели от любых причин [14].
Необходимо отметить, что наши данные по частоте применения бета-АБ у больных с ХСН и перенесенным ИМ без ХОБЛ демонстрируют лучшие результаты, чем в исследовании РЕКВАЗА, где бета-АБ принимали только 56,7% больных [18].
Согласно клиническим рекомендациям, назначение бета-АБ является обязательным (при отсутствии противопоказаний) при ХСН со сниженной и промежуточной ФВ ЛЖ, рекомендательным — при сохраненной ФВ ЛЖ [7]. По полученным данным, при ХСН ишемического генеза частота назначения бета-АБ была достаточно высокой и не отличалась в зависимости от ФВ ЛЖ. У больных с ХОБЛ и ХСН частота назначения бета-АБ зависела от фракции выброса ЛЖ: больным со сниженной ФВ ЛЖ ББ назначались чаще (как и пациентам с ХСН без ХОБЛ), чем пациентам с промежуточной и сохраненной ФВ ЛЖ.
Сердечная недостаточность у больных ХОБЛ может иметь различный генез: развиваться как в связи с сопутствующими ИБС и АГ, так и в результате прогрессирования легочной гипертонии (хроническое легочное сердце с правожелудочковой СН), нередко имеет место СН смешанного генеза [7, 20]. Наличие перенесенного ИМ является еще одним важным показанием к назначению терапии бета-АБ. В нашем исследовании проведен анализ влияния перенесенного инфаркта миокарда на частоту назначения бета-АБ больным с ХОБЛ и ХСН. Полученные нами данные показывают, что при наличии перенесенного ИМ бета-АБ назначаются чаще, чем больным с ХОБЛ и ХСН при отсутствии ИМ (p < 0,05), однако треть пациентов с ХОБЛ, ХСН и перенесенным ИМ не получают бета-АБ.
Одно из самых крупных из опубликованных исследований основано на данных Датского национального регистра (21 год наблюдения, 140278 пациентов с острым инфарктом миокарда, из них 13496 пациентов с ХОБЛ) [17]. Результаты исследования свидетельствуют, что больные ХОБЛ реже получают бета-АБ, чем пациенты без ХОБЛ (53,2% vs. 76,2%, p < 0,001), что практически полностью совпадает с нашими данными по пациентам с перенесенным ИМ (57,4% и 87,8%, p < 0.01). Факторами риска неиспользования бетаАБ у пациентов с ХОБЛ, по данным Датского национального регистра, являются пожилой возраст, женский пол, тяжелое течение ХОБЛ (частые обострения, использование нескольких ингаляционных препаратов, низкая функция легких). Вместе с тем в нашем исследовании не отмечено взаимосвязи между возрастом, тяжестью ХОБЛ (выраженностью бронхообструкции, клинических симптомов, частоты обострений) и приемом бета-АБ.
Заключение
Бета-адреноблокаторы как препараты первой линии в лечении сердечной недостаточности амбулаторно назначались только в 46,7% случаев пациентам с ХОБЛ и ХСН, что может быть связано с опасениями врачей усугубить бронхиальную обструкцию. В подавляющем большинстве случаев применялись высокоселективные бета-АБ. Необходимо отметить необоснованное назначение бета-АБ в низких дозах, что снижает эффективность лечения ХСН.
Список литературы
1. Corrao S, Brunori G, Lupo U, Perticone F. Effectiveness and safety of concurrent beta-blockers and inhaled bronchodilators in COPD with cardiovascular comorbidities. Eur Respir Rev. 2017;26(145):160123. DOI: 10.1183/16000617.0123-2016
2. Recio Iglesias J, Diez-Manglano J, Lopez Garcia F, Diaz Peromingo JA, Almagro P, Varela Aguilar JM. Management of the COPD Patient with Comorbidities: An Experts Recommendation Document. Int J Chron Obstruct Pulmon Dis. 2020;15:1015-1037. DOI: 10.2147/COPD.S242009
3. Macchia A, Rodriguez Moncalvo JJ, Kleinert M, Comignani PD, Gimeno G, Arakaki D, et al. Unrecognised ventricular dysfunction in COPD. Eur Respir J. 2012;39(1):51-8. DOI: 10.1183/09031936.00044411
4. Ukena C, Mahfoud F, Kindermann M, Kindermann I, Bals R, Voors AA, et al. The cardiopulmonary continuum systemic inflammation as 'common soil' of heart and lung disease. Int J Cardiol. 2010;145(2):172-176. DOI: 10.1016/j.ijcard.2010.04.082
5. Мареев В.Ю., Агеев Ф.Т., Арутюнов Г.П., Коротеев А.В., Мареев Ю.В., Овчинников А.Г., и др. Национальные рекомендации ОССН, РКО и РНМОТ по диагностике и лечению ХСН (четвертый пересмотр). Журнал сердечная недостаточность. 2013;14(7):379-472. eLIBRARY ID: 25276123
6. Global Strategy for the Diagnosis, Management and Prevention of COPD (GOLD 2019). 2019
7. Мареев В.Ю., Фомин И.В., Агеев Ф.Т., Беграмбекова Ю.Л., Васюк Ю.А., Гарганеева А.А., и др. Клинические рекомендации ОССН - РКО - РНМОТ. Сердечная недостаточность: хроническая (ХСН) и острая декомпенсированная (ОДСН). Диагностика, профилактика и лечение. Кардиология. 2018;58(6S):8-158. DOI: 10.18087/cardio.2475
8. Малявин А.Г., Мартынов А.И., Адашева Т.В. и др. Национальные клинические рекомендации. Диагностика и лечение пациентов с хронической обструктивной болезнью легких и хронической сердечной недостаточностью. Терапия. 2019;5(S):59-104.
9. Salpeter S, Ormiston T, Salpeter E. Cardioselective beta-blockers for chronic obstructive pulmonary disease. Cochrane Database Syst Rev. 2005;(4):CD003566. DOI: 10.1002/14651858.CD003566.pub2
10. Ni Y, Shi G, Wan H. Use of cardioselective в-blockers in patients with chronic obstructive pulmonary disease: a meta-analysis of randomized, placebo-controlled, blinded trials. J Int Med Res. 2012;40(6):2051-65. DOI: 10.1177/030006051204000602.
11. Stefan MS, Rothberg MB, Priya A, Pekow PS, Au DH, Lindenauer PK. Association between в-blocker therapy and outcomes in patients hospitalised with acute exacerbations of chronic obstructive lung disease with underlying ischaemic heart disease, heart failure or hypertension. Thorax. 2012;67(11):977-84. DOI: 10.1136/thoraxjnl-2012-201945.
12. Huang YL, Lai CC, Wang YH, Wang CY, Wang JY, Wang HC, et al. Impact of selective and nonselective beta-blockers on the risk of severe exacerbations in patients with COPD. Int J Chron Obstruct Pulmon Dis. 2017;12:2987-2996. DOI: 10.2147/COPD.S145913.
13. Lipworth B, Skinner D, Devereux G, Thomas V, Ling Zhi Jie J, Martin J, et al. Underuse of в-blockers in heart failure and chronic obstructive pulmonary disease. Heart. 2016;102(23):1909-1914. DOI: 10.1136/heartjnl-2016-309458.
14. Hawkins NM, Huang Z, Pieper KS, Solomon SD, Kober L, Velazquez EJ, et al. Chronic obstructive pulmonary disease is an independent predictor of death but not atherosclerotic events in patients with myocardial infarction: analysis of the Valsartan in Acute Myocardial Infarction Trial (VALIANT). Eur J Heart Fail. 2009;11(3):292-8. DOI: 10.1093/eurjhf/hfp001.
15. Neef PA, McDonald CF, Burrell LM, Irving LB, Johnson DF, Steinfort DP. Beta-blockers are under-prescribed in patients with chronic obstructive pulmonary disease and comorbid cardiac disease. Intern Med J. 2016;46(11):1336-1340. DOI: 10.1111/imj.13240
16. Lim KP, Loughrey S, Musk M, Lavender M, Wrobel JP. Beta-blocker under-use in COPD patients. Int J Chron Obstruct Pulmon Dis. 2017;12:3041-3046. DOI: 10.2147/COPD.S144333.
17. Rasmussen DB, Bodtger U, Lamberts M, Nicolaisen SK, Sessa M, Capuano A, et al. Beta-blocker, aspirin, and statin usage after first-time myocardial infarction in patients with chronic obstructive pulmonary disease: a nationwide analysis from 1995 to 2015 in Denmark. Eur Heart J Qual Care Clin Outcomes. 2020;6(1):23-31. DOI: 10.1093/ehjqcco/qcy063.
18. Лукьянов М.М., Козминский А.Н., Марцевич С.Ю., Якушин С.С., Воробьев А.Н., Загребельный А.В., и др. Больные с сочетанием хронической сердечной недостаточности, артериальной гипертонии и перенесенного ранее инфаркта миокарда: клинико-анамнестические характеристики и практика назначения ингибиторов ангиотензин-превращающего фермента, блокаторов рецепторов ангиотензина и В-адреноблокаторов, приверженность лечению (данные амбулаторного регистра Рекваза). Рациональная Фармакотерапия в Кардиологии. 2017;13(2):207-212. DOI: 10.20996/1819-6446-2017-13-2-207-212
19. Марцевич С.Ю., Захарова Н.А., Кутишенко Н.П., Загребельный А.В., Лукина Ю.В., Лукьянов М.М., и др. Практика применения бета-адреноблокаторов у больных с сердечнососудистыми заболеваниями при хронических болезнях органов дыхания. Данные амбулаторных регистров Профиль и Рекваза. Рациональная Фармакотерапия в Кардиологии. 2017;13(4):469-475. DOI: 10.20996/1819-6446-2017-13-4-469-475
20. Кароли Н.А., Бородкин А.В., Ребров А.П. Хроническая сердечная недостаточность различного генеза у больных хронической обструктивной болезнью легких. Пульмонология. 2016;26(1):38-45. DOI: 10.18093/0869-0189-2016-26-1-38-45
Об авторах
Н. А. КаролиРоссия
Нина Анатольевна Кароли - доктор медицинских наук, профессор кафедры госпитальной терапии лечебного факультета.
Сарато
А. В. Бородкин
Россия
Бородкин Андрей Владимирович - кандидат медицинских наук, врач-кардиолог.
Тамбов
А. П. Ребров
Россия
Ребров Андрей Петрович - доктор медицинских наук, проф., заведующий кафедрой госпитальной терапии лечебного факультета.
Саратов
Рецензия
Для цитирования:
Кароли Н.А., Бородкин А.В., Ребров А.П. Применение бета-адреноблокаторов у больных с хронической обструктивной болезнью лёгких и хронической сердечной недостаточностью в реальной клинической практике. Южно-Российский журнал терапевтической практики. 2021;2(1):70-75. https://doi.org/10.21886/2712-8156-2021-2-1-70-75
For citation:
Karoli N.A., Borodkin A.V., Rebrov A.P. The use of beta-blockers in patients with chronic obstructive pulmonary disease and chronic heart failure in real clinical practice. South Russian Journal of Therapeutic Practice. 2021;2(1):70-75. (In Russ.) https://doi.org/10.21886/2712-8156-2021-2-1-70-75


























