Перейти к:
Клинико-биохимическая характеристика пациентов с хронической сердечной недостаточностью в зависимости от варианта полипрагмазии
https://doi.org/10.21886/2712-8156-2022-3-4-54-60
Аннотация
Цель: изучить особенности клинического течения хронической сердечной недостаточности (ХСН) и лабораторнобиохимические характеристики пациентов в зависимости от варианта полипрагмазии.
Материалы и методы: в исследование включены 73 больных с ХСН в возрасте 74,58±10,05 лет. У всех пациентов в 1-е сутки госпитализации забирали венозную кровь с целью определения уровней NT-proBNP, sST2, NGAL, цистатина С. Пациентов распределяли на группы в зависимости от вида полипрагмазии (соответствующая и несоответствующая) по критериям системы EURО-FORTA (2018) и на основании национальных клинических рекомендаций.
Результаты: в зависимости от вида полипрагмазии на амбулаторном этапе по критериям EURО-FORTA (2018) было выделено 2 группы пациентов: I (соответствующая) — 47,94% пациентов; II (несоответствующая) — 52,06%; на основании национальных клинических рекомендаций: I группа (соответствующая) — 53,42% и II группа (несоответствующая) — 46,58%. При оценке полипрагмазии по критериям EURO-FORTA пациенты II группы чаще имели заболевания суставов (р=0,035), острое почечное повреждение (ОПП) по исходному креатинину (47,37% против 20%; p=0,014) и в 4 раза чаще, чем пациенты I группы, госпитализировались по причине фибрилляции предсердий (ФП) (р=0,048). При разделении пациентов на основании национальных клинических рекомендаций на группы соответствующей (I) и несоответствующей (II) полипрагмазии установлено, что во II группе в сравнении с I было больше пациентов с заболеваниями суставов (44,12% против 15,38%; р=0,007), анемией 1–2 степени (67,65% против 35,90%; р=0,025) и ХБП 3–5 стадий (76,47% против 53,85%; р=0,044), чаще наблюдается ОПП (р=0,008).
Заключение: при сравнительном анализе клинико-лабораторного статуса пациентов с соответствующей и несоответствующей полипрагмазией выявлено, что основным отличием пациентов с несоответствующей полипрагмазией является более выраженная почечная дисфункция и распространенность анемии, а также большая частота госпитализации с пароксизмом ФП/ТП. Разделение пациентов на группы соответствующей и несоответствующей полипрагмазии на основании клинических рекомендаций не нуждается в дополнительной оценке с помощью системы EURO-FORTA.
Ключевые слова
Для цитирования:
Тарловская Е.И., Омарова Ю.В. Клинико-биохимическая характеристика пациентов с хронической сердечной недостаточностью в зависимости от варианта полипрагмазии. Южно-Российский журнал терапевтической практики. 2022;3(4):54-60. https://doi.org/10.21886/2712-8156-2022-3-4-54-60
For citation:
Tarlovskaya E.I., Omarova Y.V. Clinical and biochemical characteristics of patients with chronic heart failure depending on the variant of polypharmacy. South Russian Journal of Therapeutic Practice. 2022;3(4):54-60. (In Russ.) https://doi.org/10.21886/2712-8156-2022-3-4-54-60
Введение
Полипрагмазия определяется как одновременное назначение ≥ 5 лекарственных средств (ЛС) для длительного применения [1]. В отчете Фонда Кing (2013 г.) появился термин «соответствующая полипрагмазия». Согласно концепции, пациенты могут получать пользу от ЛС при условии, что назначение основано на фактических данных и отражает их клинические потребности. Для борьбы с полипрагмазией используют различные аналитические алгоритмы, такие как критерии Бирса, критерии STOPP/START, критерии МакЛеода [2][3].
В доступной печати отсутствуют отечественные данные по частоте полипрагмазии у пациентов кардиологического профиля и по частоте назначения потенциально не рекомендуемых препаратов пациентам с хронической сердечной недостаточностью (ХСН). Актуальность данной проблемы заключается в том, что рациональная и безопасная фармакотерапия пациентов пожилого и старческого возраста осложняется полиморбидным состоянием, что неизбежно ведет к полипрагмазии. Поэтому в клинической практике необходимо использование инструментов для оптимизации фармакотерапии.
Цель исследования — изучить особенности клинического течения хронической сердечной недостаточности (ХСН) и лабораторно-биохимические характеристики пациентов в зависимости от варианта полипрагмазии (соответствующей и несоответствующей).
Материалы и методы
В исследование включены 73 больных, госпитализированных с 1 февраля 2019 г. до 1 октября 2020 г. в городской центр лечения ХСН, в возрасте 74,58±10,05 лет (мужчины (n=33; 45,21%) в возрасте 72,24±12,24 лет, женщины (n=40; 54,79%) в возрасте 76,50±7,43 лет). У 49 (67,12%) пациентов диагностирована ХСН с сохранённой фракцией выброса (ФВ) левого желудочка (ЛЖ) (СНсФВ), у 16 (21,92%) — с промежуточной (СНпФВ), у 8 (10,96%) — с низкой (СНнФВ).
Для оценки полипрагмазии на амбулаторном этапе по системе EURO-FORTA (2018) пациентов распределяли на две группы в зависимости от вида полипрагмазии (соответствующая и несоответствующая). Соответствующая полипрагмазия — приём препаратов классов А и/или В, при показаниях — класса С по системе EURO-FORTA. Несоответствующая полипрагмазия — приём препаратов класса D (НПВП, ацетилсалициловая кислота при ФП, ципрофлоксацин, глибенкламид и другие) по системе EURO-FORTA [4].
Также анализировали вариант полипрагмазии в соответствии с национальными клиническими рекомендациями [5]. Соответствующая полипрагмазия — терапия, соответствующая клиническим рекомендациям по лечению ХСН, с учётом сопутствующих заболеваний. Несоответствующая полипрагмазия — приём препаратов, противопоказанных или отсутствующих в клинических рекомендациях, нерациональные комбинации лекарственных средств.
Дизайн исследования представлен на рис. 1.
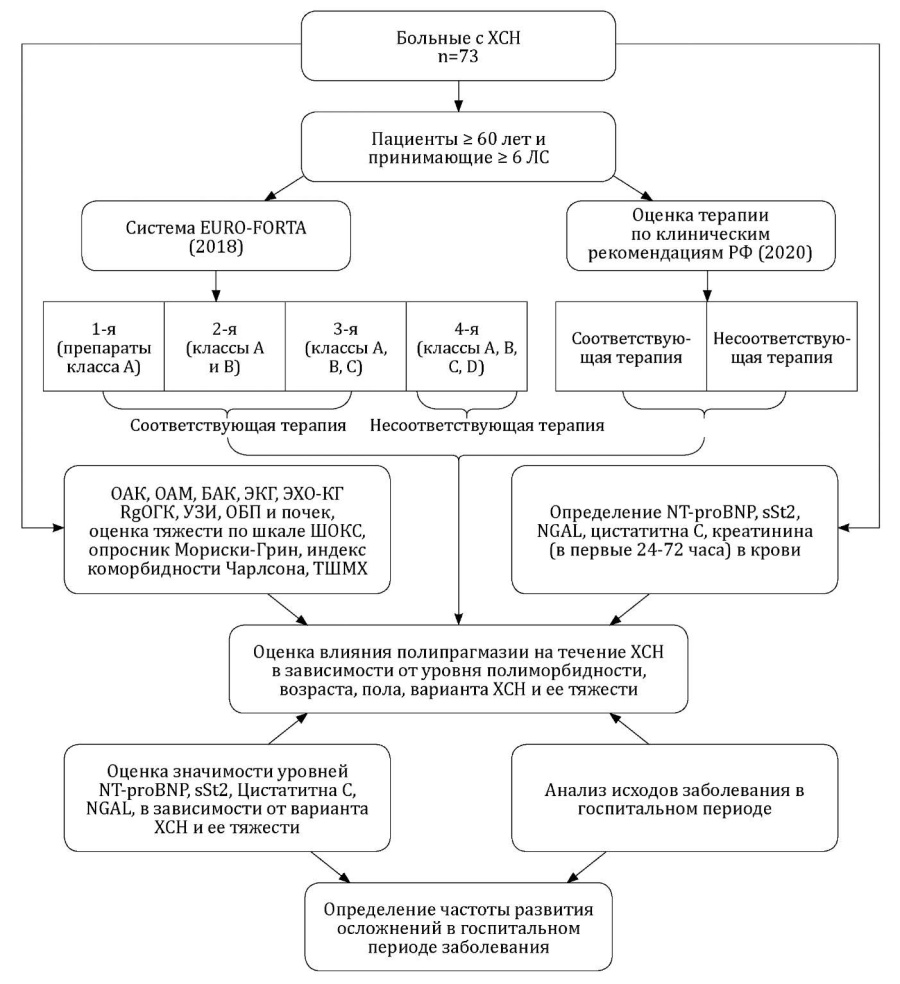
Рисунок 1. Дизайн исследования
Учитывали причины госпитализации, частоту развития и тяжесть острого повреждения почек (ОПП) и анемии, а также частоту летального исхода в стационаре.
Исследование выполнено в соответствии с Хельсинской декларацией Всемирной медицинской ассоциации. Все пациенты, включённые в исследование, подписывали форму добровольного информированного согласия на участие в исследовании.
Диагноз ХСН и ОДСН устанавливали в соответствии с рекомендациями [5][6]. Определяли стадию ХСН (Стражеско-Василенко), ФК — при стабилизации состояния. Для объективизации ФК ХСН проводили тест 6-минутной ходьбы (ТШМХ). В стационаре оценивали клиническое состояние больного (тяжесть ХСН) по шкале ШОКС (в модификации Мареева В.Ю.).
Анализировали индекс коморбидности Чарлсона и количество заболеваний: 1–2 болезни диагностировали у 3 (4,11%) пациентов, 3–5 болезней – у 10 (13,70%) больных, более 5 — у 60 (82,19%).
Диагноз «ОПП» устанавливали в соответствии с клиническими рекомендациями [6]. ОПП диагностировали по исходному креатинину (Кр; расчетного Кр, соответствующего скорости клубочковой фильтрации (СКФ) 75 мл/мин./1,73 м²) и по динамике уровня креатинина (Кр2 > Кр1). Поскольку у большинства больных с подозрением на ОПП отсутствовала информация об исходном состоянии функции почек (уровень креатинина и СКФ), для быстрой ориентировочной оценки использовали данные Bouman C. и соавт. (2002) по «исходному» креатинину в зависимости от расы, пола и возраста при заданном уровне СКФ (75 мл/мин./1,73 м²), которые для лиц > 65 лет составляют до 88 мкмоль/л для мужчин и до 77 мкмоль/л для женщин [7].
Всем больным выполняли клинический анализ крови и мочи, биохимический анализ крови (глюкоза, общий белок, трансаминазы, билирубин, липидограмма, креатинин, электролиты, коагулограмма), записывали электрокардиограмму, выполняли рентгенографию органов грудной клетки и эхокардиографию, использовали опросник Мориски-Грин. Скорость клубочковой фильтрации рассчитывали по формуле СКФСКD-EPI и по цистатину С (рис. 1). В 1–3 сутки госпитализации забирали венозную кровь, методом ИФА определяли содержание уровней NT-proBNP («Вектор-Бест», Новосибирск), липокалин 2 / NGAL («Нycult Вiotech», Нидерланды), цистатина C («Вектор Бест», Новосибирск), sST2 («Critical Diagnostics» Presage® ST2 Assay Kit, США).
Электронная база данных исследования была создана с помощью Microsoft Office Excel 2019. Статистическую обработку осуществляли с помощью специализированного пакета прикладных программ STATISTICA 10.0. В качестве теста на нормальность распределения признаков использовали критерий Колмогорова-Смирнова и тест Шапиро-Уилка. Количественные переменные описывали медианой (Ме) и [ Q25-й процентиль; Q75-й процентиль] в случае несоответствия распределения величины нормальному, средним (M) и стандартным отклонением (SD) (в случае нормального распределения величины). В качестве уровня достоверности нулевой гипотезы при сравнении независимых групп данных была принята мульти-групповая величина pmg<0,017. Сравнение дискретных величин (качественных показателей) проводили с использованием критерия χ² с поправкой на непрерывность по Йетсу. Оценку силы связи между признаками проводили с помощью рангового коэффициента корреляции Спирмена (R). Для выявления факторов, связанных с развитием неблагоприятных событий, выполнен логистический регрессионный анализы. Результаты представлены в виде абсолютных значений, в %. Различия считали статистически значимыми при p <0,05.
Ограничения исследования
Небольшое количество больных в группах при анализе терапии по классам препаратов по системе EURO-FORTA.
Результаты
В зависимости от вида полипрагмазии на амбулаторном этапе по системе EURО-FORTA (2018) было выделено две группы пациентов: I (соответствующая) — n=35 (47,94%), II (несоответствующая) — n=38 (52,06%) пациентов. В группе несоответствующей полипрагмазии нестероидные противовоспалительные препараты (НПВП) принимали n=30 (78,95%) пациента, ацетилсалициловую кислоту (n=9 пациентов с фибрилляцией предсердий), антиаритмические препараты I и III классов, кроме амиодарона (n=2, пропафенон).
Различия по возрасту (р=0,757) и полу в группах не достигли статистической значимости (р=0,135). По данным анамнеза, пациенты 2-й группы чаще имели заболевания суставов (n=15 и n=6; р=0,035) (табл. 1). Из 37 пациентов с анемией у 91,89% больных диагностировали легкую степень, у 3 пациентов была анемия средней степени тяжести, в том числе у 2 из них, получающих препараты класса D (НПВП и/или ацетилсалициловая кислота) на амбулаторном этапе.
Таблица 1
Характеристика пациентов в зависимости от варианта полипрагмазии
Заболевания | EURО-FORTA соответствующая, | EURО-FORTA несоответствующая, | p |
Пол — муж. | 19 | 14 | 0,135 |
Заболевания суставов (остеоартрит, подагра) | 6 | 15 | 0,035 |
Анемия 1–2 степени | 14 | 23 | 0,212 |
ХБП 3–5 стадий | 19 | 28 | 0,084 |
Уровни NT-proBNP, sST2, цистатина С и NGAL в зависимости от варианта полипрагмазии и класса препаратов на амбулаторном этапе по системе EURО-FORTA не достигли статистической значимости (p>0,05).
При анализе причин госпитализации найдено, что ОДСН стала причиной госпитализации почти каждого третьего (67,12%) пациента в 1-й группе и 2-й (74,28% и 60,53%; р=0,211). Пароксизм ФП/ТП был причиной госпитализации в 4 раза чаще во 2-й группе в сравнении с 1-й группой (23,68% и 5,71%; р=0,048).
ОПП диагностировано почти у каждого третьего (34,25%) пациента. Частота ОПП по исходному креатинину была выше во 2-й группе в сравнении с 1-й группой по критериям EURO-FORTA (47,37% против 20%; p=0,014).
ОПП по динамике креатинина диагностировали лишь у 3 пациентов из 2-й группы по системе EURО-FORTA.
Уровни NT-proBNP, sST2, NGAL и цистатина С в зависимости от вида полипрагмазии по системе EURО-FORTA не достигли статистической значимости при сравнении по полу, варианту сердечной недостаточности по фракции выброса левого желудочка (сохранённая, промежуточная, низкая) и стадии сердечной недостаточности (IIА и IIБ-III).
В стационаре умерли 4 (5,48%) пациента 2-й группы по критериям EURO-FORTA. Никто из пациентов 1-й группы не умер в стационаре.
Таким образом, при оценке полипрагмазии по критериям EURO-FORTA пациенты 2-й группы чаще имели заболевания суставов (р=0,035), острое почечное повреждение по исходному креатинину (47,37% против 20%; p=0,014) и в 4 раза чаще, чем пациенты 1-й группы, госпитализировались по причине фибрилляции предсердий (ФП) (р=0,048).
Для анализа полипрагмазии по национальным клиническим рекомендациям пациентов с II–III стадиями ХСН, принимающих ≥6 препаратов амбулаторно, распределяли на две группы в зависимости от вида полипрагмазии: 1-я группа — соответствующая полипрагмазия (n=39; 53,42%) и 2-я группа — несоответствующая полипрагмазия (n=34; 46,58%).
Пациенты в группах были сопоставимы по возрасту (р=0,355), полу (р=0,112), причине госпитализации, количеству болезней, варианту ХСН по ФВ левого желудочка. Во 2-й группе (несоответствующая полипрагмазия) выявлена большая частота пациентов с заболеваниями суставов (44,12% против 15,38%; р=0,007), ХБП 3–5 стадий (76,47% против 53,85%; р=0,044) и анемии 1–2 степени (67,65% против 35,90%; р=0,025) в сравнении с пациентами 1-й группы (табл. 2).
Таблица 2
Характеристика пациентов в зависимости от варианта полипрагмазии
Заболевания | ХСН соответствующая, | ХСН несоответствующая, | p |
Пол — муж. | 21 | 12 | 0,112 |
Заболевания суставов (остеоартрит, подагра) | 6 | 15 | 0,007 |
Анемия 1–2 степени | 14 | 23 | 0,025 |
ХБП 3–5 стадий | 21 | 26 | 0,044 |
Различия в уровне NT-proBNP, sST2, NGAL и цистатина С в зависимости от вида полипрагмазии по национальным клиническим рекомендациям не достигли статистической значимости.
Группы (1-я и 2-я) были сопоставимы по причинам госпитализации: ОДСН (64,1% и 70,59%; р=0,556), пароксизм ФП/ТП (12,82% и 17,65%; р=0,805).
Среди больных с ОПП статистически значимо чаще встречались пациенты с несоответствующей полипрагмазией: из 25 больных с ОПП 50% пациентов были из 2-й группы, а 20,51 % — из 1-й группы (р=0,008).
У пациентов с ОПП были выше уровни NT-proBNP (р=0,001), sST2 (р=0,001) и цистатина С (р<0,0001) в сравнении с больными без ОПП (табл. 3).
Таблица 3
Уровни биомаркеров в зависимости от наличия или отсутствия ОПП
Заболевания | ОПП нет, | ОПП есть, | p |
NT-proBNP, пг/мл | 869,37 (398,19; 1947) | 2363 (1063,48; 2972) | 0,001 |
sST2, нг/мл | 26,46 (19,7; 43,8) | 48,04 (19,95; 81,75) | 0,001 |
NGAL, нг/мл | 25,75 (19,35; 33,42) | 27 (21,75; 33,05) | 0,503 |
цистатин С, мкг/мл | 2,7 (1,92; 3,1) | 3,37 (2,42; 5,7) | 0,0001 |
В стационаре умерли 4 (5,48%) пациента (2,56% — в 1-й группе, 8,82% — во 2-й группе; р=0,333).
При дифференцированном анализе влияния нерекомендованных препаратов как в системе EURO-FORTA, так и в национальных клинических рекомендациях установлено, что приём НПВП в стационаре был сопряжен с большим риском развития ОПП при оценке по уровню креатинина (ОШ — 4,317; 95% ДИ — 1,546–12,055; p=0,005), а также риском анемии (ОШ — 3,375; 95% ДИ — 1,268–8,984; p=0,015). Сочетанный прием НПВП и диуретика был сопряжен с риском развития ОПП по уровню креатинина (ОШ — 5,733; 95% ДИ — 1,686–19,495; p=0,005).
Обсуждение
В исследуемой выборке частота несоответствующей полипрагмазии при анализе по системе EURO-FORTA составила 52,06%, а по национальным клиническим рекомендациям — 46,58%. По данным литературы, частота несоответствующей полипрагмазии может достигать 50% [8]. В исследовании OPERAM, включавшем более 2000 пациентов с несколькими заболеваниями, 86% больных в возрасте старше 70 лет принимали неподходящие ЛС [9]. Несоответствующая полипрагмазия связана с развитием нежелательных лекарственных реакций и частыми госпитализациями [10].
При разделении пациентов на группы соответствующей и несоответствующей полипрагмазии на основании национальных клинических рекомендаций установлено, что у больных с несоответствующей полипрагмазией чаще имеет место анемия 1–2 степени тяжести. В исследовании M. Wehling и соавт. [11] при оценке терапии по системе EURO-FORTA не выявлено различий между контрольной группой и пациентами, терапию которых оценивали по системе EURO-FORTA, по частоте анемии и ХБП продвинутых стадий (рСКФMDRD < 30 мл/мин./1,73 м²); p >0,05.
Система EURO-FORTA позволяет обнаруживать терапевтические пробелы в назначении ЛС, выявить неоптимальную терапию или лечение без показаний, улучшает качество фармакотерапии и может улучшать клинические конечные точки [11].
По нашим данным, у пациентов с несоответствующей полипрагмазией при анализе терапии по национальным клиническим рекомендациям чаще имеет место ХБП 3–5 стадий. Большая выраженность почечной дисфункции у пациентов с несоответствующей полипрагмазией подтверждается более высоким уровнем цистатина С и тем, что среди пациентов с ОПП чаще встречаются пациенты с несоответствующей полипрагмазией. С нашей точки зрения, именно приём НПВП был сопряжён с большим риском развития ОПП при оценке по уровню креатинина и анемии. Сочетанный приём НПВП и диуретика был сопряжён с большим риском (в 5 раз) развития ОПП при оценке по уровню креатинина. В исследовании Zhang X. и соавт. сообщалось, что в общей популяции использование НПВП увеличивает риск ОПП (ОШ — 1,73, 95% ДИ — 1,44–2,07) с несколько более высоким риском, наблюдаемым у пожилых людей (ОШ — 2,51, 95% ДИ — 1,52–2,68) [11].
По нашим данным, пароксизм ФП/ТП был причиной госпитализации в 4 раза чаще в группе несоответствующей полипрагмазии при анализе терапии по системе EURO-FORTA. Причинами этого могли быть как ОПП, так и ХБП, а также гиперкалиемия на фоне приёма АМКР.
При разделении пациентов на группы соответствующей и несоответствующей полипрагмазии на основании национальных клинических рекомендаций получено больше информации в отношении различий между группами, чем при разделении на группы на основании системы EURO-FORTA. Таким образом разделение пациентов на группы соответствующей и несоответствующей полипрагмазии на основании национальных клинических рекомендаций не нуждается в дополнительной оценке с помощью системы EURO-FORTA.
Заключение
При разделении пациентов на основании национальных клинических рекомендаций на группы соответствующей и несоответствующей полипрагмазии выявлено, что у пациентов с несоответствующей полипрагмазией чаще имеет место анемия 1–2 степени тяжести, а также ХБП 3–5 стадий. Пароксизм ФП/ТП был причиной госпитализации в 4 раза чаще в группе несоответствующей полипрагмазии при анализе терапии по системе EURO-FORTA.
Таким образом, при сравнительном анализе клинико-лабораторного статуса пациентов с соответствующей и несоответствующей полипрагмазией получено, что основным отличием пациентов с несоответствующей полипрагмазией от пациентов, получающих терапию в большей степени соответствующую клиническим рекомендациям является более выраженная почечная дисфункция, а также большая распространённость анемии. Разделение пациентов на группы соответствующей и несоответствующей полипрагмазии на основании национальных клинических рекомендаций не нуждается в дополнительной оценке с помощью системы EURO-FORTA.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Финансирование. Работа выполнена без задействования грантов и финансовой поддержки от общественных, некоммерческих и коммерческих организаций.
Список литературы
1. Покровский В.И. Энциклопедический словарь медицинских терминов. М.: Медицина; 2005.
2. Фармакотерапия у лиц пожилого и старческого возраста. Методические руководства. 2018; 87.
3. Сычев Д.А., Бордовский С.П., Данилина К.С., Ильина Е.С. Потенциально нерекомендованные лекарственные средства для пациентов пожилого и старческого возраста: STOP/START критерии. Клиническая фармакология и терапия. 2016; 25 (2):76-81. eLIBRARY ID: 27182607
4. Pazan F, Weiss C, Wehling M; FORTA. The EURO-FORTA (Fit fOR The Aged) List: International Consensus Validation of a Clinical Tool for Improved Drug Treatment in Older People. Drugs Aging. 2018;35(1):61-71. doi: 10.1007/s40266-017-0514-2. Erratum in: Drugs Aging. 2018;35(7):677.
5. Клинические рекомендации МЗ РФ. Хроническая сердечная недостаточность. 2020.
6. Мареев В.Ю., Фомин И.В., Агеев Ф.Т., Беграмбекова Ю.Л., Васюк Ю.А., Гарганеева А.А., и др. Клинические рекомендации ОССН - РКО - РНМОТ. Сердечная недостаточность: хроническая (ХСН) и острая декомпенсированная (ОДСН). Диагностика, профилактика и лечение. Кардиология. 2018;58(6S):8-158. doi: 10.18087/cardio.2475
7. Смирнов А.В., Румянцев А.Ш. Острое повреждение почек. Часть I. Нефрология. 2020;24(1):67-95. doi: 10.36485/1561-6274-2020-24-1-67-95
8. Sönnichsen A, Trampisch US, Rieckert A, Piccoliori G, Vögele A, Flamm M, et al. Polypharmacy in chronic diseases-Reduction of Inappropriate Medication and Adverse drug events in older populations by electronic Decision Support (PRIMA-eDS): study protocol for a randomized controlled trial. Trials. 2016;17:57. doi: 10.1186/s13063-016-1177-8
9. Bretagne L, Tabea Jungo K, Blum MR, Schwenkglenks M, Chiolero A, Del Giovane C, et al. Polypharmacie et medicaments inappropriés chez les patients âgés multimorbides - Ce que l’étude OPERAM nous apprend et va nous apprendre [Polypharmacy and inappropriate medications in multimorbid elderly patients - What OPERAM taught us and will teach us]. Rev Med Suisse. 2022;18(772):427-432. French. doi: 10.53738/REVMED.2022.18.772.427
10. Huibers CJA, Sallevelt BTGM, Heij JMJO, O'Mahony D, Rodondi N, Dalleur O, et al. Hospital physicians' and older patients' agreement with individualised STOPP/START-based medication optimisation recommendations in a clinical trial setting. Eur Geriatr Med. 2022;13(3):541-552. doi: 10.1007/s41999-022-00633-5
11. Zhang X, Donnan PT, Bell S, Guthrie B. Non-steroidal antiinflammatory drug induced acute kidney injury in the community dwelling general population and people with chronic kidney disease: systematic review and meta-analysis. BMC Nephrol. 2017;18(1):256. doi: 10.1186/s12882-017-0673-8
Об авторах
Е. И. ТарловскаяРоссия
Тарловская Екатерина Иосифовна, д.м.н., профессор, заведующий кафедрой терапии и кардиологии
Нижний Новгород
Ю. В. Омарова
Россия
Омарова Юлия Васильевна, аспирант кафедры терапии и кардиологии
Нижний Новгород
Рецензия
Для цитирования:
Тарловская Е.И., Омарова Ю.В. Клинико-биохимическая характеристика пациентов с хронической сердечной недостаточностью в зависимости от варианта полипрагмазии. Южно-Российский журнал терапевтической практики. 2022;3(4):54-60. https://doi.org/10.21886/2712-8156-2022-3-4-54-60
For citation:
Tarlovskaya E.I., Omarova Y.V. Clinical and biochemical characteristics of patients with chronic heart failure depending on the variant of polypharmacy. South Russian Journal of Therapeutic Practice. 2022;3(4):54-60. (In Russ.) https://doi.org/10.21886/2712-8156-2022-3-4-54-60
JATS XML


























