Перейти к:
Случай интенсивной терапии синдрома Гудпасчера
https://doi.org/10.21886/2712-8156-2023-4-3-94-100
Аннотация
Представлено описание случая развития редкого заболевания, ассоциированного с антителами к базальной мембране клубочков почек (синдрома Гудпасчера) у молодой женщины. Случай характеризуется типичным течением заболевания с высоким титром антител к базальной мембране клубочков, поражением почек с формированием терминальной почечной недостаточности и инфильтративным поражением лёгких. Пусковым моментом развития болезни, вероятно, стало массивное повреждение тканей после интенсивного длительного массажа. Диагноз подтвержден клинически и данными иммунологического исследования. Пациентке проведена интенсивная терапия, включая использование генноинженерной терапии, с последующим развитием инфекции COVID-19, эффективно леченной традиционными методами. В течение года наблюдения достигнута стабилизация аутоиммунного процесса на фоне комбинированной терапии. Подчеркнута трудность курации пациентов с пневмо-ренальным аутоиммунным повреждением и возможность достижения положительного течения заболевания на фоне поликомпонентной интенсивной терапии.
Для цитирования:
Елисеева Л.Н., Куринная В.П., Неустроева О.С., Максимовских О.В., Малахова Д.Н. Случай интенсивной терапии синдрома Гудпасчера. Южно-Российский журнал терапевтической практики. 2023;4(3):94-100. https://doi.org/10.21886/2712-8156-2023-4-3-94-100
For citation:
Eliseyeva L.N., Kurinnaya V.P., Neustroeva O.S., Maksimovskikh O.V., Malakhova D.N. An intensive care case of Goodpasture's syndrome. South Russian Journal of Therapeutic Practice. 2023;4(3):94-100. (In Russ.) https://doi.org/10.21886/2712-8156-2023-4-3-94-100
Среди тяжёлых заболеваний с прогностически неблагоприятным исходом описывают редкий синдром Гудпасчера. В современной классификации системных васкулитов (Chapel Hill Consensus Conference, 2012 г.) [1]. Этот синдром включён в группу «Васкулиты с поражением сосудов мелкого калибра» и обозначен как «заболевания, ассоциированные с антителами к БМК» (БМК базальная мембрана клубочков). В англоязычной медицинской литературе заболевание рассматривается как редкое аутоиммунное антигломерулярное повреждение базальной мембраны (GBM) почек с возможным ассоциативным поражением легких [2]. Ведущими патогенными аутоантителами являются изотипы IgG против неколлагенового домена альфа-3 цепи типа IV коллагена [3], проявляющиеся диффузным линейным окрашиванием ГБМ (гломерулярной базальной мембраны) на IgG при иммунофлуоресцентной микроскопии [4]Причины развития заболевания остаются неизвестными [5], обсуждаемые возможные вирусные или бактериальные влияния не находят подтверждения, несмотря на то что первые два случая, описанные самим Гудпасчером, зафиксированы после пандемии вирусной инфекции [6]. В связи с этим каждый случай заболевания, подтверждённый иммунологическим тестированием, представляет интерес в накоплении знаний о возможных причинах развития данной патологии. Мы представляем описание нашего наблюдения за молодой женщиной с исходно высокоактивным течением заболевания, наблюдение за которой продолжается в течение года.
Пациентка П., 32 года, доставлена в ГБУЗ НИИ-ККБ №1 по линии санитарной авиации 16.06.2022 г. с жалобами на общую и мышечную слабость, отёки нижних конечностей, повышение АД до 185/120 мм рт. ст. Заболела остро 29.05.2022 г., когда заметила появление крови в моче. За несколько дней до этого ей проводился трёхдневный курс вакуумного массажа по 1,5 часа и липолифтинг. С 02.06.2022 г. зафиксировано повышение температуры тела до 38.0 °C, терапевтом по м/жительства назначен нолицин и отвары почечного сбора, что не дало эффекта. С 12.06.2022 г. отметила уменьшение количества мочи до 50 мл, появилась тошнота, рвота, но за медицинской помощью обратилась только 15.06.2022 г., из-за клинической тяжести госпитализирована в АРО ЦРБ. В это время лабораторно определено наличие азотемии (креатинин крови — 1133 мкмоль/л, мочевина — 36 ммоль/л), повышение С-реактивного белка (СРБ) до 209,3 мг/л, тяжёлая анемия (Нв 62 г/л). Начата антибактериальная терапия (АБТ) цефепимом 4,0/сутки, инфузия эритроцитарной массы. За сутки выделено 300 мл мочи. 16.06.2022 г. лабораторно креатинин крови с увеличением до 1249 мкмоль/л, мочевина — 38 ммоль/л, пациентка доставлена в приёмное отделение ГБУЗ НИИ – ККБ1, госпитализирована в нефрологическое отделение №1 (по тяжести АРО) для уточнения диагноза и заместительной почечной терапии (ЗПТ).
Анамнез жизни: туберкулёз, гепатиты, сахарный диабет, венерические заболевания отрицает. В декабре 2021 г. оперативное лечение кисты бартолиновой железы. Беременностей — 3, роды — 2, выкидыш — 1 (причины не уточнялись). Аллергоанамнез на медикаменты не отягощён, ковид-19 инфекцией не болела, не вакцинирована. Объективно при поступлении состояние тяжёлое, температура тела с максимальным подъёмом в течение суток — до 38,4°С. В лёгких аускультативно везикулярное дыхание ослаблено в нижних отделах, ЧДД — 22–24 в мин., SpO2 — 88–92%, с подачей увлажненного О2 12 л/мин. через назальные канюли.
По данным УЗИ органов брюшной полости и почек, признаки гидроперитонеума, выраженных диффузных изменений паренхимы почек, ЖКБ, холецистолитиаза, диффузных изменений печени, поджелудочной железы. На спиральной КТ органов грудной клетки — картина инфильтративных изменений лёгких (признаки отёка). Двусторонний малый гидроторакс. Диффузные изменения печени. Признаки диффузных изменений и снижения функции почек. Гидроперитонеум. Малый гидроперикард. Холецистолитиаз. Мы выполняли контрастное исследование больной с ОПП основываясь на современном представлении о безопасности таких вмешательств на фоне ЗПТ, которую пациентка в это время получала [7–9].
Полное описание КТ изменений: «На топограмме и серии аксиальных КТ-срезов получены изображения грудной клетки, брюшной полости, забрюшинного пространства и полости таза в нативном виде и после болюсного в/в введения контрастного препарата (омнипак, 100мл) и при отсроченных исследованиях через 5 мин. Легкие уменьшены в объёме, коллабированы сегменты н/долей. В обоих лёгких, преимущественно в прикорневых отделах, визуализируются участки пониженной воздушности, инфильтрации. В S4 справа, S4, S5 слева — дисковидные ателектазы. В плевральных полостях жидкость, толщиной слоя до 14 мм справа и 9 мм слева. В полости перикарда жидкость до 9 мм. Бронхи визуализируются обычными. Внутригрудные лимфатические узлы не увеличены. По наружной поверхности печени, в подпечёночном пространстве, параллельно, в боковых фланках, межпетельно, в полости таза — жидкость до 34 мм. Печень не увеличена, плотность ее диффузно снижена до 49 ед.Н. Ворота печени структурны. Внутри- и внепечёночные желчные протоки не расширены. В полости желчного пузыря группа мелких конкрементов. Поджелудочная железа подчёркнуто дольчатого строения. Очаговых изменений в паренхиме не выявлено. Ретропанкреатическая клетчатка и мезентериальные сосуды визуализируются. Надпочечники не увеличены, ветви их обычной толщины. Положение, форма почек обычные. Размеры их увеличены, контрастирование их выражено снижено. Через 5 мин. ЧЛС не контрастированы. Мочевой пузырь заполнен не туго, катетеризирован. Увеличенных лимфатических узлов в брюшной полости, забрюшинном пространстве и полости таза не выявлено. Костные структуры просмотрены на специальном окне. Остеолитических, остеопластических очагов не выявлено».
Эхокардиографически — незначительное количество жидкости в полости перикарда, сократимость миокарда не нарушена. Эзофагогастродуоденоскопия выявила признаки грыжи пищеводного отверстия диафрагмы, наличие эрозивного антрум-гастрита не ассоциированного с Helicobacter pylori. Лабораторные исследования от 16.06.2022 г: группа крови — A (II) Rh+ полож., АГ/АТ ВИЧ не выявлено, комплексная серологическая реакция на сифилис (ИФА и МР) отрицательная. Анемия средней тяжести нормохромная нормоцитарная (эритроциты — 2.61×10Е12/л; гемоглобин — 76 г/л; гематокрит — 21.70%), остальные показатели в референсных пределах. Биохимия крови: СРБ — 176.00 мг/л (норма <8.00), общий белок — 59.00 г/л, альбумин — 27.30 г/л, гипергликемия (глюкоза крови — 18.70 ммоль/л), азотемия (креатинин — 1743.00 мкмоль/л, мочевина — 31.60 ммоль/л). Общий анализ мочи: цвет красный, относительная плотность — 1,010, Ph 9,0, лейкоциты — 25 кл/мкл, белок — 1,0 г/л, глюкоза — 2,8 ммоль/л, эритроциты — 250кл/мкл. ПЦР-диагностика: SARS-CoV-2 не обнаружено. Бактериологическое исследование: в мокроте от 28.06.2022 выявлена Klebsiella pneumoniae, в посеве мочи Escherichia coli и Enterococcus faecalis.
Пациентке начата ЗПТ, гемотрасфузии эритроцитарной массы для коррекции тяжелой анемии, однако прогрессировали явления дыхательной недостаточности. По данным КТ, отрицательная динамика двустроннего инфильтративного процесса (рис. 1).
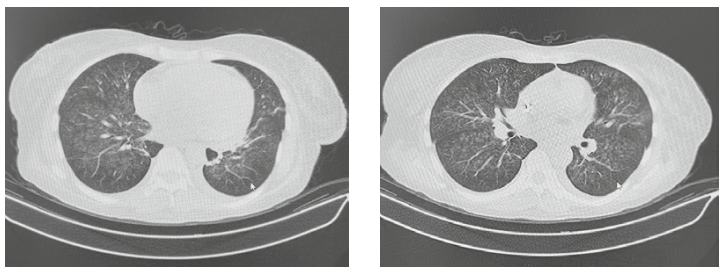
Рисунок 1. КТ-картина инфильтративного поражения лёгких у пациентки ПКМ, 32 года.
Учитывая клиническую картину, прогрессирующий характер течения заболевания с сочетанным поражением почек и лёгких консилиумом обсужден вопрос диагностики синдрома Гудпасчера и других системных васкулитов. Выполнено исследование иммуноблота (Line-3): результат PR3 +/- (неопределённо), MPO +/- (неопределённо), GBM — положительно (++++). ИФА-маркеры: АТ к базальной мембране гломерулярного аппарата 36.05 ед/мл (норма 0.00–20.00). Установлен клинический диагноз «Синдром Гудпасчера».
Динамика общего анализа мочи (10 и 20.06.22 соответственно): цвет светло-жёлтый, относительная плотность — 1,015, Ph — 8,0/9,0, лейкоциты — 500 кл/мкл, белок — 1,5/0,75 г/л, глюкоза — отр., эритроциты — 250 кл/мкл. В связи минимальным объёмом мочи суточная протеинурия не исследовалась. В дальнейшем у пациентки сохранялась анурия и исследование мочи не выполнялось.
С 23.06.2022 г. начата иммуносупрессивная терапия кортикостероидами в пульс дозах (введено суммарно ивепред 500 мг в/в 2 р/сут. 4 г), с переводом на пероральный приём преднизолона 60 мг/сут., 4 сеанса плазмафереза, дробное введение циклофосфана (ЦФ) по 200 мг в/в капельно №23 (суммарная доза — 4,6 г). 14.07.2022 г. к лечению добавлен Ритуксимаб 1000 мг в/в капельно однократно. Дополнительная терапия: инфузионные растворы, эр. взвесь (А (II) Rh+ положит), магния сульфат 25%, промедол однократно, антикоагулянты (эниксиум), бисопролол — 2,5 м/сут, АБТ (цефсон — 2,0 г с 17.06 по 20.06.2022, левофлоксацин с 17.06 по 20.06.2022, максиктам — 4,0 г/сут. с 20.06.2022 по 23.06.2022, меропенем — 0,5 г 3 раза в сут с 23.06.2022 по 20.07.2022г), эпоэтин альфа (эральфон), дюфалак, метоклопрамид, ингибиторы протонной помпы (омепразол, эзомепразол), метронидазол, препарат железа (сорбифер), ингаляции беродуала.
В связи с сохраняющейся анурией пациентка представлена комиссии Краснодарского края по координации деятельности медицинских организаций по определению тактики ведения пациента с хронической почечной недостаточностью. Начата подготовка к системному гемодиализу. На фоне проводимой терапии регрессировали явления дыхательной недостаточности с положительной КТ картиной.
С использованием телемедицинских технологий пациентка обсуждена с заведующим ревматологическим отделением клиники ревматологии, нефрологии и профпатологии им. Е.М. Тареева МГУ №1 им. И.М. Сеченова г. Москва Новиковым П.И., отмечено, что диагноз «Синдром Гудпасчера» достоверен, проводимое лечение соответствует международным рекомендациям. Полный клинический диагноз сформулирован следующим образом: «МКБ 10 основного заболевания: N17.8 Другая острая почечная недостаточность».
Основное заболевание — синдром Гудпасчера с поражением почек, лёгких (двусторонний инфильтративный процесс, положительная динамика), гематологический синдром (тяжёлая анемия, тромбоцитопения), иммунологический синдром (GВМ ++++), на кортикостероидной терапии, в том числе в пульс-дозах, ЦФ (суммарная доза — 4,8г), ритуксимабом 1000 мг (14.07.2022 г.). Осложнения основного заболевания — хроническая болезнь почек С5, программный гемодиализ, двусторонний малый гидроторакс (положительная динамика). Сопутствующие заболевания — ЖКБ, холецистолитиаз.
Перед выпиской по КТ ОГК от 19.07.2022 г. положительная динамика инфильтративного процесса в лёгких, сохраняющихся изменений в нижней доле правого легкого. Двусторонний гидроторакс, гидроперикард — положительная динамика.
Результаты лабораторных исследований от 21.07.2022 г.: СОЭ по Вестергрену — 2 мм/ч,0 лейкоциты — 7.10×10Е9/л, анемия средней степени тяжести (эритроциты — 2.66×10Е12/л, гемоглобин — 86 г/л, гематокрит — 25%), средний объём эритроцита — 92.00 фл; среднее сод. гемоглобина — 32.30 пг, тромбоциты — 113×10Е9/л. Дифференцировка лейкоцитов: нейтрофилы — 83.80%, abs — 5.98×10Е9/л, лимфоциты — 7.40%, abs — 0.53×10Е9/л, моноциты — 7.20%, abs — 0.51×10Е9/л, эозинофилы — 1.10%, abs — 0.08×10Е9/л, базофилы — 0.50%, abs — 0.04×10Е9/л.
Биохимия крови: нормализовалась гликемия (глюкоза — 4.50 ммоль/л), снизились проявления азотемии (мочевина — 15.20 ммоль/л, креатинин — 382.00 мкмоль/л), электролиты в норме, общий белок— 54.30 г/л, альбумин — 35.00 г/л, снизился СРБ до 50.95 мг/л. 21.07.2022 г. пациентка переводится в стационар по месту жительства санитарным транспортом района в сопровождении медицинского персонала для продолжения дальнейшего лечения и динамического наблюдения. Рекомендовано продолжить терапию кортикостероидами 60 мг/сут. до 1 мес., затем снижать до 10 мг/сут. в течение 3 мес. От начала терапии, прием эндоксана 100 мг/сут. per os, к терапии добавить флуконазол 100–150 мг 1 раз в 3 дня, бисептол 480 мг через день, эвушелд в/м однократно (с целью профилактики новой коронавирусной инфекции). С заместительной целью — постоянный приём кетоаналогов аминокислот по 4 таб. 3 раза в сут. во время еды. Альфакальцидол 0,25 мкг + карбонат кальция 500 мкг по 1 капсуле на всё время приёма преднизолона. Контроль уровня общего кальция, фосфора крови. С целью коррекции анемии — железа III гидроксид полимальтозат 200 мг/сут., контроль общего анализа крови. Эпоэтин альфа 2000 ЕД п/к 3 раза в нед. Гипотензивная терапия: моксонидин — 0,2 мг по 1 таб. 2 раза в сутки, метопролол — 25 мг по 1 таб. 2 раза в день.
После выписки продолжена заместительная почечная терапия в региональном диализном центре, рекомендованную медикаментозную терапию принимала. Через 3 дня после выписки на очередной процедуре ГДФ поднялась температура тела до 38,5 °C. Назначен аугментин 1000мг/сут. 3 дня прогрессировали слабость, одышка, гипертермия, увеличился в объёме живот. Присоединилась диарея, в связи с чем принимала энтерофурил. Состояние с ухудшением. Лабораторно лейкопения — 1,4×10*9/л, Нв — 50г/л, тромбоцитопения — 78×10*9/л. Направлена к нефрологу поликлиники НИИ-ККБ1. При обследовании диагностирована новая коронавирусная инфекция COVID-19, подтверждЁнная (вирус идентифицирован методом ПЦР от 05.08.2022 г.). Пациентка госпитализирована в инфекционную больницу (ГБУЗ СКИБ), после выписки, из которой продолжена амбулаторная терапия по месту жительства. Суммарно к началу сентября пациентка снизила дозу преднизолон до 30 мг/сут., принимала эндоксан 50 мг/сут., суммарная доза — ЦФ 5,5 г, продолжала приём флуконазола 150 мг (два раза в неделю), бисептол — 480 мг (3 р/неделю). Гипотензивная терапия: бисопролол — 5 мг/сут, нифекард — 30 мг, моксонидин — 0,4–0,6 мг/сут. Получала ЗПТ в диализном центре (Анапа) с одновременной коррекцией анемии введением эритропоэтина в сочетании с препаратами железа, последняя процедура ГДФ — 05.09.22 г. 06.09.22 г. сформирована АВ-фистула на левом предплечье, и пациентка вновь госпитализирована в нефрологическое отделение №1 для коррекции иммунносупрессивной терапии. Сохраняются отёки нижних конечностей, тошнота, периодически рвота. АД с повышением до 185/120 мм рт. ст. Состояние при поступлении удовлетворительное. Стероидный кушингоид. Кожные покровы бледные с иктеричным оттенком, единичные подкожные гематомы. Центральный венозный катетер (ЦВК диализный) в правой яремной вене, без признаков воспаления. Температура — 36,5 °C. Доступные пальпации л/узлы не увеличены, ИМТ — 20,57кг/м2, ЧДД — 14 в мин., Sp02 — 96%. В лёгких единичные сухие хрипы. Живот «поддут», безболезненный, симптомов раздражения брюшины нет. Печень не увеличена, по Курлову — 10*8*7 см. Кишечник безболезненный, селезёнка не пальпируется. Визуально область почек не изменена, симптом поколачивания отрицательный с обеих сторон, отеки голеней и стоп. Анурия.
На КТ-срезов изображения грудной клетки в сравнении с 12.07.2022 г. выявлена положительная динамика инфильтративного процесса в лёгких. Двусторонний гидроторакс, положительная динамика слева. Гидроперикард, без динамики. Правое лёгкое уменьшено в объёме, в плевральной полости справа скопление жидкости толщиной слоя 6 мм, слева не определяется (ранее — 13 мм). Бронхи нижней доли левого лёгкого сближены, частично заполнены содержимым. Полисегментарно в лёгких сохраняются значительно меньшей распространённостью «нежные матовые» участки инфильтрации, не затрагивающие субплевральные отделы лёгких. В полости перикарда жидкость до 14 мм. Внутригрудные л/узлы не увеличены. Остеолитических, остеопластических очагов не выявлено. В теле Тh6-позвонка очаг уплотнения до 8 мм (остеосклероз).
УЗИ от 07.09.2022 г.: в левой верхней конечности кровоток определяется. В мягких тканях п/о области паравазально лоцируются жидкостные скопления неправильной формы до 4–5 мм толщиной. УЗ-признаки гидроперитонеума, выраженных диффузных изменений паренхимы почек, нефроптоза справа, ЖКБ, холецистолитиаза, диффузных изменений печени, поджелудочной железы.
ЭКГ от 07.09.2022 г.: ритм сердца синусовый, 74 уд./мин. QT — 372 мс. Эл. ось отклонена влево. Нельзя исключить рубцовые изменения миокарда передне-перегородочной, верхушечной области.
Эзофагогастродуоденоскопия от 13.09.2022 г. — недостаточность кардии, хронический катаральный дистальный рефлюкс-эзофагит, эрозивная антральная гастропатия.
Клинический анализ крови при поступлении: лейкоциты — 6.81×10Е9/л, анемия нормохромная нормоцитарная (эритроциты — 2.63×10Е12/л, гемоглобин — 78 г/л, гематокрит — 23.90%), тромбоциты — 176 10Е9/л. Дифференцировка лейкоцитов: нейтрофилы — 61.60%, abs — 4.20×10Е9/л, лимфоциты — 25.60%, abs — 1.74×10Е9/л, моноциты — 10.60%, abs — 0.72×10Е9/л, эозинофилы — 0.30%, abs — 0.02×10Е9/л, базофилы — 0.10%, abs — 0.01х10Е9/л, СОЭ — по Вестергрену 2 мм/ч. Протромбиновое время — 11.10 сек., МНО — 0.98, АЧТВ — 29.10 сек., АЧТВ-отношение — 1.00, фибриноген — 3.14 г/л. Биохимия крови: глюкоза —4.50 ммоль/л, мочевина — 15.70 ммоль/л, креатинин — 477.00 мкмоль/л, мочевая кислота — 358 мкмоль/л, кальций общий — 2.11 ммоль/л, фосфор неорганический — 0.70 ммоль/л, натрий — 141 ммоль/л, калий — 4.70 ммоль/л, хлориды — 107 ммоль/л, билирубин общий — 9,0 мкмоль/л, общий белок — 59.00 г/л, альбумин — 36 г/л, АСТ — 14.0 ед./л, АЛТ — 14.0 ед./л, щелочная фосфатаза — 97 ед./л, альфа-амилаза — 71.00 ед./л, триглицериды — 1.64 ммоль/л, холестерин общий — 4.62 ммоль/л, холестерин низкой плотности — 2.00 ммоль/л, холестерин высокой плотности — 1.87 ммоль/л.
Рекомендовано продолжить лечение и наблюдение у терапевта по месту жительства, нефролога регионального диализного центра, продолжить заместительную почечную терапию в региональном диализном центре (явка в диализный центр 16.09.2022 г.), уход за артерио-венозной фистулой, соблюдение водного режима, избегать переохлаждений, санация очагов инфекции. Гипотензивная терапия под контролем АД: бисопролол 5 мг 1 табл. в 9:00, лозартан 100 мг 1 табл. в 19:00, моксонидин 0,2 мг по 1 таб. 2 раза в сутки в 10:00 и 22:00, метилпреднизолон 4 мг 4 таб. утром в течение недели, затем постепенно снизить на 1/2 таб. в 7 дней до 2 таб. в сутки. Далее дозу препарата не уменьшать. Гастропротекторы длительно, контроль ЭФГДС через 1 месяц. Альфакальцидол 0,25 мкг+ карбонат кальция 500 мг по 1 капсуле на всё время приёма преднизолона. С целью коррекции анемии 1железа III гидроксид полимальтозат 200 мг/сут., эпоэтин альфа 2000 ЕД п/к 3 раза в нед. Контроль показателей крови. Консультация ревматолога, нефролога ККДП через 2 месяц с целью коррекции иммуносупрессивной терапии.
В марте 2023 г. пациентка осмотрена нефрологом и ревматологом в поликлинике ГБУЗ НИИ-ККБ 1. Отмечено стабильное состояние, доза метилпреднизолона снижена до 8мг/сут. Остальная сопутствующая терапия продолжается.
Таким образом, в представленном нами случае наблюдения за пациенткой с типичным течением синдрома Гудпасчера заболевание развилось после длительных сеансов аппаратного массажа и выполнения процедуры липолифтинга. Наличие антител к базальной мембране клубочков почек подтверждено при лабораторном исследовании. Первичное поражение почек на фоне терапии восстановить не удалось, пациентка находится на системной заместительной почечной терапии. В клинической литературе описаны случаи фульминантного течения синдрома Гудпасчера [10]. Cчитают, что патоморфологической картиной поражения почек при синдроме Гудпасчера является геморрагический некротизирующий альвеолит и нефрозонефрит с формированием фокально сегментарного некротизирующего гломерулонефрита с полулуниями и склерозированием клубочков [11][12], что и определяет необратимость почечных нарушений. В нашем наблюдении биопсия почек не проводилась в следствие высокого риска осложнений на фоне анемии и тромбоцитопении. Выявленные при поступлении гипергликемию и глюкозурию мы объяснили примененными по м/жительства глюкокортикостероидами, в дальнейшем эти изменения не выявлялись в связи с постоянным контролем и соответствующей коррекцией.
Обсуждение механизмов развития заболевания в описанном случае, вероятно, предполагает анализ возможности посттравматического повреждения по аналогии с синдромом длительного сдавления и возможными иммунными влияниями вакуумного массажа и липолифтинга по аналогии с развитием ASIA- синдрома.
Синдром длительного сдавления мягких тканей (СДС или синдром позиционного сдавления, синдром раздавливания, краш-синдром, миоренальный синдром) — патологический процесс, который развивается после продолжительного нарушения кровоснабжения и ишемии вследствие длительного сдавления извне большой массы мягких тканей и характеризуется, помимо местных, системными патологическими изменениями, в первую очередь развитием миоглобинурийного нефроза и острого поражения почек. Выделяют 4 степени тяжести, периоды и клинические проявления поражений. В рассматриваемом нами случае сдавление вакуумными приборами занимало не более 1,5 час., не сопровождалось внешними изменениями сдавливаемых тканей, что не соответствует даже лёгкой степени развития СДС. В литературе по этому вопросу также не описывается облигатное поражение лёгких (при отсутствии сдавления грудной клетки)1 [13][14].
В описанном нами случае мы более склонны объяснить формирование патологии по механизму развития так называемого ASIA-синдрома на фоне применения липолифтинга. Липолифтингом обозначают оперативное вмешательство по коррекции или увеличению ягодичной области методом трансплантации жировой ткани пациента. ASIA-синдром описан в 2011 г. как аутоиммунные воспалительный синдром, индуцированный адьювантами [15][16].
Применение генноинженерного препарата (ритуксимаб) способствовало стабилизации активно прогрессирующего аутоиммунного воспалительного процесса, однако закономерное последующее развитие лейкопении, вероятно, явилось фоном для присоединения новой инфекции COVID-19. Интересным фактом, касающимся течения синдрома Гудпасчера, является низкая частота рецидивов заболевания, что требует пересмотра объёма терапии в динамическом наблюдении за пациентами [17]. Мы надеемся, что описанный нами случай типичного течения синдрома Гудпасчера, начало которого ассоциировано с невирусными воздействиями, поможет врачам первичного звена в быстром принятии решения о диагностических исследованиях с определением АТ к гломерулярной базальной мембране.
1. Приказ Министерства здравоохранения Российской Федерации от 24 декабря 2012 г. №1399н "Об утверждении стандарта скорой медицинской помощи при синдроме длительного сдавления"
Список литературы
1. Jennette JC, Falk RJ, Bacon PA, Basu N, Cid MC, Ferrario F, et al. 2012 Revised International Chapel Hill Consensus Conference Nomenclature of Vasculitides. Arthritis Rheum. 2013;65:1–11. DOI: 10.1002/art.3771
2. Cui Z, Turner N, Zhao MH. Antiglomerular basement membrane disease: clinical features and diagnosis. 4th edn. Oxford: Oxford University Press, Oxford Textbook of Clinical Nephrology. 2016;599–605. DOI: 10.1093/med/9780199592548.003.0072_update_001
3. Pedchenko V, Bondar O, Fogo AB, Vanacore R, Voziyan P, Kitching AR, et al. Molecular architecture of the Goodpasture autoantigen in anti-GBM nephritis. N Engl J Med. 2010;363(4):343-54. doi: 10.1056/NEJMoa0910500
4. Silva N, Oliveira L, Frutuoso M, Morgado T. Anti-glomerular basement membrane disease: A case report of an uncommon presentation. J Clini Nephrol. 2019;3:061-065. Doi: 10.29328/journal.jcn.1001027
5. Мухин Н.А. Синдром Гудпасчера: патогенез, диагностика, лечение. Фарматека. 2011;18:8-14. eLIBRARY ID: 18353290 EDN: PLQGJR
6. Goodpasture EW. Landmark publication from The American Journal of the Medical Sciences: The significance of certain pulmonary lesions in relation to the etiology of influenza. Am J Med Sci. 2009;338(2):148-51. doi: 10.1097/MAJ.0b013e31818fff94
7. Клинические рекомендации. Острое повреждение почек (ОПП). 2020.
8. Kidney Disease: Improving Global Outcomes (KDIGO) Acute Kidney Injury Work Group. KDIGO Clinical Practice Guideline for Acute Kidney Injury. Kidney Int Suppl; 2012.
9. ACR Manual on Contrast Media. Version 10.1, 2015
10. Коломиец В.И., Брежнева Е.Б., Лысогоров Б.Н., Манохина О.Ю. Синдром Гудпасчера. Крымский терапевтический журнал. 2020;(4):68-72. eLIBRARY ID: 45569679 EDN: KDLTZJ
11. Greco A, Rizzo MI, De Virgilio A, Gallo A, Fusconi M, Pagliuca G, et al. Goodpasture's syndrome: a clinical update. Autoimmun Rev. 2015;14(3):246-53. doi: 10.1016/j.autrev.2014.11.006
12. Cui Z, Zhao MH. Advances in human antiglomerular basement membrane disease. Nat Rev Nephrol. 2011;7(12):697-705. doi: 10.1038/nrneph.2011.89
13. Александрова И.В., Марченкова Л.В. Синдром длительного сдавления. Скорая медицинская помощь: национальное руководство. Под. ред. Багненко С.Ф., Хубутии М.Ш., Мирошниченко А.Г., Миннуллина И.П. М.: ГЭОТАР-Медиа, 2015.
14. Бордаков В.Н., Алексеев С.А., Чуманевич О.А., Пацай Д.И., Бордаков П.В. Синдром длительного сдавления. Военная медицина. 2013;1:26-32. eLIBRARY ID: 20936564 EDN: RQEAMP
15. Montealegre G, Uribe R, Martínez-Ceballos MA, Rojas-Villarraga A. ASIA syndrome symptoms induced by gluteal biopolymer injections: Case-series and narrative review. Toxicol Rep. 2021;8:303-314. doi: 10.1016/j.toxrep.2021.01.011
16. Cohen Tervaert JW, Martinez-Lavin M, Jara LJ, Halpert G, Watad A, Amital H, et al. Autoimmune/inflammatory syndrome induced by adjuvants (ASIA) in 2023. Autoimmun Rev. 2023;22(5):103287. doi: 10.1016/j.autrev.2023.103287
17. Клинические рекомендации Диагностика и лечение гломерулонефрита, обусловленного антителами к базальной мембране клубочка 2021.
Об авторах
Л. Н. ЕлисееваРоссия
Елисеева Людмила Николаевна - доктор медицинских наук, профессор, зав. кафедрой факультетской терапии.
Краснодар
В. П. Куринная
Россия
Куринная Валерия Павловна - врач-нефролог высшей категории зав. нефрологическим отделением № 1.
Краснодар
О. С. Неустроева
Россия
Неустроева Ольга Сергеевна - врач-нефролог высшей категории нефрологического отделения № 1.
Краснодар
О. В. Максимовских
Россия
Максимовских Ольга Владимировна - врач-нефролог высшей категории нефрологического отделения № 1.
Краснодар
Д. Н. Малахова
Россия
Малахова Дарья Николаевна - врач-нефролог второй категории нефрологического отделения № 1.
Краснодар
Рецензия
Для цитирования:
Елисеева Л.Н., Куринная В.П., Неустроева О.С., Максимовских О.В., Малахова Д.Н. Случай интенсивной терапии синдрома Гудпасчера. Южно-Российский журнал терапевтической практики. 2023;4(3):94-100. https://doi.org/10.21886/2712-8156-2023-4-3-94-100
For citation:
Eliseyeva L.N., Kurinnaya V.P., Neustroeva O.S., Maksimovskikh O.V., Malakhova D.N. An intensive care case of Goodpasture's syndrome. South Russian Journal of Therapeutic Practice. 2023;4(3):94-100. (In Russ.) https://doi.org/10.21886/2712-8156-2023-4-3-94-100
JATS XML


























