ОБЗОРЫ
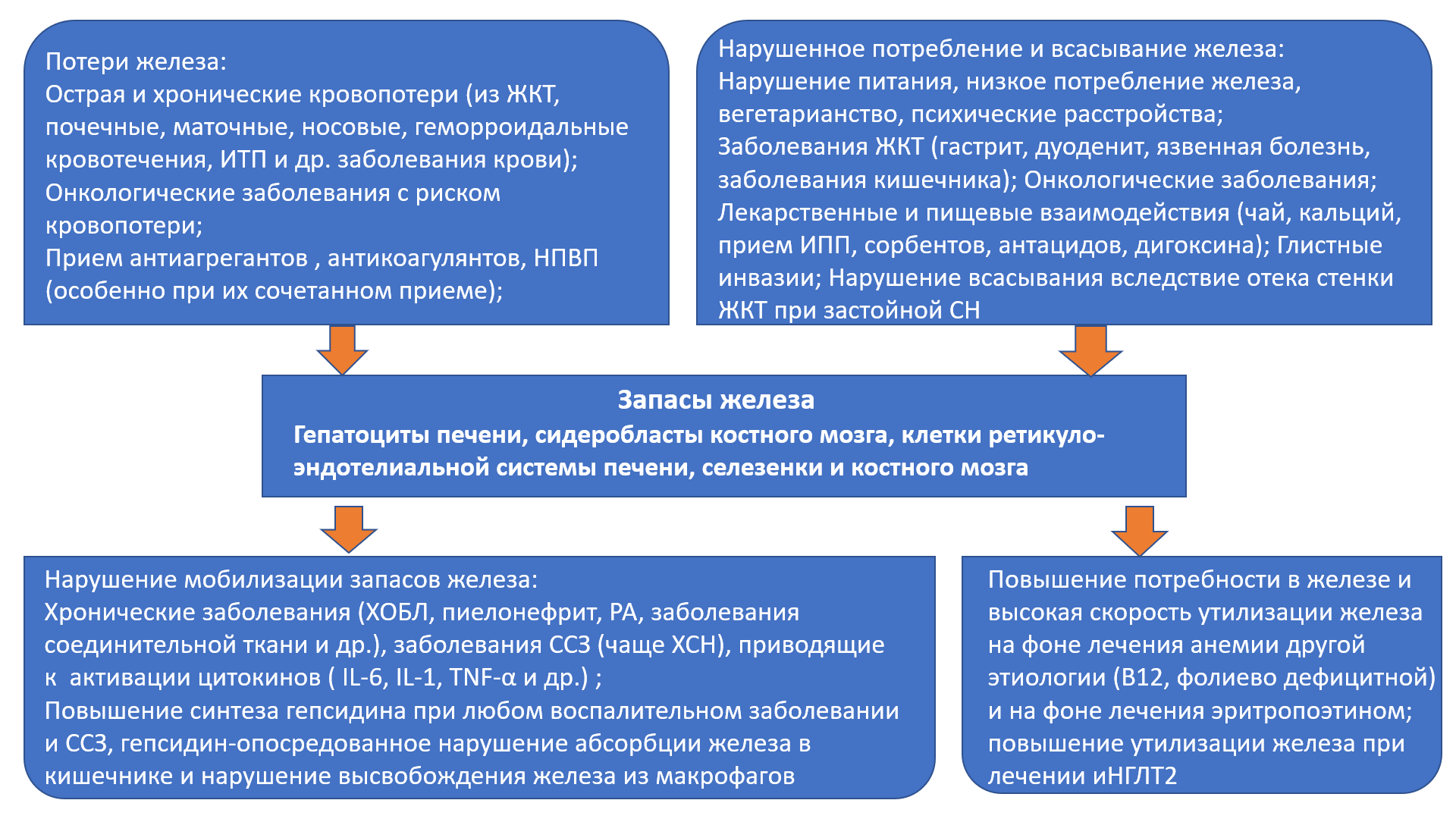
В статье обсуждается проблема коморбидности железодефицитных состояний и сердечно-сосудистых заболеваний (ССЗ). Железодефицитные состояния (латентный дефицит железа и железодефицитная анемия) значительно повышают риск развития и прогрессирования ССЗ. В ряде исследований установлено, что независимо от наличия или отсутствия анемии, дефицит железа приводит к развитию сердечно-сосудистых осложнений, снижению качества жизни и повышению смертности у пациентов с ССЗ. В настоящее время наиболее изученным является влияние железодефицитных состояния на прогноз больных с хронической сердечной недостаточностью (ХСН). В статье обсуждаются этиология и патогенез развития дефицита железа при ХСН, механизмы неблагоприятного влияния этого состояния на качество жизни, функциональный статус и прогноз жизни больных. В статье представлены разбор клинических исследований по лечению железодефицитных состояний при ХСН и выдержки из актуальных клинических рекомендаций. Также представлены данные, свидетельствующие о возможном вкладе базисной терапии ХСН в коррекцию анемии и дефицита железа. В статье обсуждается влияние железодефицитных состояний на течение и прогноз жизни при фибрилляции предсердий (ФП) и ишемической болезни сердца (ИБС). Подчеркивается негативный вклад железодефицитных состояний в развитие обострений ССЗ, увеличение числа госпитализаций и повышение риска смерти у данных категорий больных. Несмотря на известное негативное влияние железодефицитных состояний на функциональный статус и прогноз больных с ССЗ, всё ещё недостаточно данных об эффективности и безопасности коррекции дефицита железа у пациентов с ССЗ.
Сахарный диабет (СД) является одним из сильных независимых факторов риска развития фибрилляции предсердий (ФП). Их сочетание встречается всё чаще, создавая у пациентов высокий риск осложнений и неблагоприятного исхода. Проведены поиск и анализ 8907 литературных источников из баз данных «Scopus», «Web of Science», «PubMed/MedLine», «The CochraneLibrary» по ключевым словам «diabetes mellitus», «atrial fibrillation», «glycemic control», «hypoglycemic therapy». В обзоре изложены современные представления о механизмах, лежащих в основе развития ФП при СД, а также о влиянии отдельных классов сахароснижающих и других препаратов на риск возникновения ФП, некоторые особенности лечения ФП при её сочетании с СД.
В декабре 2019 г. в Ухане были зарегистрированы первые случаи заболевания новым коронавирусом (COVID-19), вызванным коронавирусом тяжёлого острого респираторного синдрома 2 (SARS-CoV-2). По состоянию на июнь 2022 г. более 500 миллионов человек были инфицированы новым коронавирусом и более 5 миллионов человек умерли во всем мире. Во время более ранних эпидемий SARS-CoV-1 и MERS-CoV у пациентов нередко развивались бактериальные коинфекции и у них был более высокий уровень смертности. Целью данной работы является обобщение результатов исследования частоты и характера бактериальной инфекции у пациентов с COVID-19. Различные исследования, проведённые в США и ряде стран Азии и Европы, выявили весьма вариабельную распространённость бактериальной инфекции у пациентов с диагнозом COVID-19 (от 1% до 50%), что объясняется различиями в используемых критериях и диагностических тестах. Бактериальная инфекция встречается у небольшого числа пациентов, госпитализированных по поводу COVID-19. Факторами риска развития бактериальной инфекции у пациентов с COVID-19 являются возраст старше 60 лет, длительное нахождение больных в стационаре, потребность в ИВЛ и пребывание в отделении реанимации (тяжёлое течение COVID-19), наличие хронических бактериальных инфекций в анамнезе, терапия иммуносупрессантами. В случае развития бактериальной инфекции нижних дыхательных путей у пациентов, находящихся в стационаре менее 48 часов, основными возбудителями являются Staphylococcus aureus, Streptococcus pneumoniae, Haemophilus influenzae. В случае развития бактериальной инфекции нижних дыхательных путей у пациентов, находящихся в стационаре более 48 часов, основными возбудителями являются P. aeruginosa, Klebsiella spp., S. aureus. Полученные данные свидетельствуют о небольшой частоте бактериальных инфекций у пациентов, госпитализированных по поводу COVID-19. Ранние инфекции встречаются достаточно редко, чаще бактериальные инфекции носят вторичный характер и развиваются спустя 48 часов пребывания больного в стационаре. Возбудители ранних и поздних инфекций различаются. Чаще всего отмечается инфекция респираторного тракта, реже — мочевыделительной системы и бактериальные инфекции другой локализации.
В статье представлен обзор литературы, связанный с проблемами желудочно-кишечного тракта в гинекологической практике. Жалобы со стороны органов пищеварения взаимосвязаны с дисбиозом влагалища, нарушением становления менструального цикла. Рассматриваются основные жалобы, предъявляемые женщинами при заболеваниях женской половой сферы, причины их возникновения и меры по устранению этих жалоб.
ОРИГИНАЛЬНЫЕ ИССЛЕДОВАНИЯ
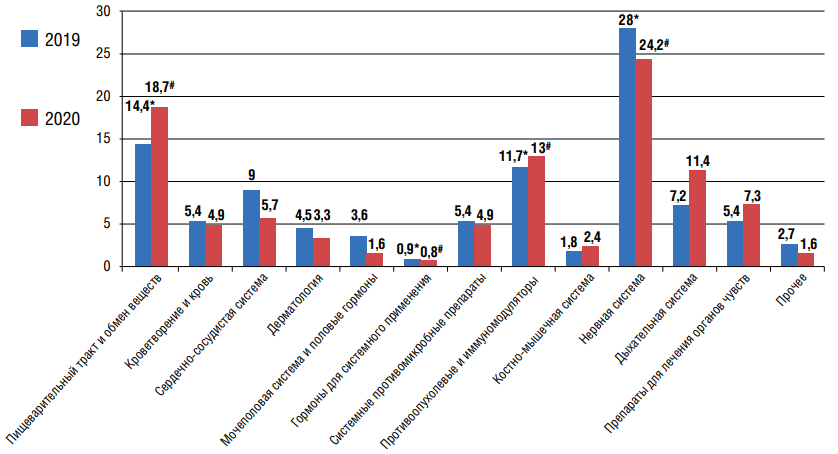
Цель: на примере данных за 2019–2020 гг. по Ростовской области проанализировать характеристики спонтанных сообщений (СС) о развитии нежелательных лекарственных реакций (НЛР) и изучить их потенциальную корреляционную связь с возрастом, полом пациентов и группой лекарственных средств (ЛС). Материалы и методы: выполнено ретроспективное сравнительное исследование 234 СС о НЛР, зафиксированных по Ростовской области в 2019–2020 гг. Результаты: наибольшее количество СС о НЛРза 2019 и 2020 гг. были связаны с применением ЛС из следующих анатомо-терапевтических групп: «Нервная система», «Пищеварительный тракт и обмен веществ» и «Противоопухолевые и иммуномодуляторы». В 2019 г., как и в 2020 г., отмечалась статистически достоверная корреляционная связь между показателями группы ЛС и типом НЛР, возраста пациента и исходом развившейся НЛР. Кроме этого, у лиц женского пола установлена достоверная связь между критерием серьёзности НЛР и её исходом. Выводы: результаты, полученные в ходе реализации данного исследования, демонстрируют наличие единых тенденций и предпосылок к развитию НЛР в 2019 и 2020 гг., в связи с чем могут быть учтены при формировании риск-ориентированного алгоритма для предупреждения и максимально раннего выявления НЛР. Это позволит оптимизировать и персонализировать выбор фармакотерапии, сбалансированной по показателю «эффективность–безопасность».
Цель: изучение динамики матриксной металлопротеиназы 9 (MM-9) у пациентов с коморбидной патологией, перенёсших инфаркт миокарда с подъёмом сегмента ST в течение трёх лет. Материалы и методы: включены больные обоих полов старше 18 лет. Все они подписали информированные согласия на участие в исследовании. Критериями включения были острый инфаркт миокарда с подъёмом ST (ИМпST), ЧКВ и имплантирование 1–2 стентов в левую коронарную артерию, наличие АГ, СД 2 типа. Не включались пациенты младше 18 лет и старше 80 лет с сахарным диабетом 1 типа, наличием онкологических заболеваний на момент исследования или в анамнезе, хронической обструктивной болезнью лёгких, хроническими вирусными инфекциями. Все диагнозы были установлены согласно актуальным клиническим рекомендациям. Пациенты были разделены на две группы. В первую группу вошли пациенты с артериальной гипертензией и сахарным диабетом 2 типа, во вторую группу были включены пациенты, перенёсшие острый инфаркт миокарда с подъёмом сегмента ST, у которые имелась артериальная гипертензия и сахарный диабет 2 типа. Для оценки содержания ММР-9 была использована сыворотка. Использовался стандартный тест-набор ("Cloud-CloneCorp.", Китай) в соответствии с инструкцией. Расчёты проводились с использование электронных таблиц Excel и пакета статистических программ Statistica 10 (StatSoftinc.) США. Результаты: при изучении уровня металлопротеиназы 9 в течение 3 лет у пациентов, перенёсших инфаркт миокарда, было выявлено, что уровень MMP-9 был статистически значимо выше у пациентов в момент госпитализации, далее снижался к первому году после индексного события и стал сопоставим с пациентами, не имевшими ИМ. Через 36 месяцев от начала исследования пациенты, перенёсшие инфаркт миокарда, имеют статистически значимо более высокие уровня матриксной металлопротеиназы 9 по сравнению со своими значениями к концу первого года, однако эти данные сопоставимы с уровнем ММР-9 у пациентов первой группы. Уровень ММР-9 в первой группе сопоставим на всех временных этапах наблюдения. Заключение: маркер воспаления ММР-9 при определённых условиях может служить хорошим предиктором для прогноза летальных исходов и повторных ОИМ у пациентов, перенесших ОИМ.
Цель: оценить особенности суточного мониторирования артериального и центрального аортального давления у больных с артериальной гипертензией и неалкогольной жировой болезнью печени. Материалы и методы: проведено сравнительное поперечное исследование, в котором приняли участие 120 пациентов (сплошная выборка, неорганизованная популяция, 45–65 лет, из них 34 (28,3%) мужчины с эссенциальной артериальной гипертензией (АГ) I–II стадии, 1–2 степени). В основную группу были включены 60 больных с АГ и неалкогольной жировой болезнью печени (НАЖБП), в контрольную группу — 60 пациентов с АГ без НАЖБП. При осмотре пациентов осуществляли клиническое обследование. Суточное мониторирование АД (СМАД) и центрального аортального давления (ЦАД) оценивали с помощью комплекса BPLab и программного обеспечения Vasotens 24 (ООО «Петр Телегин», Россия). Для расчёта общего сердечно-сосудистого риска и 10-летнего фатального риска использовали шкалу SCORE. Результаты: всем пациентам групп исследования было проведено СМАД. Показано, что у пациентов основной группы ИВ САД и ИВ ДАД в дневные и ночные часы достоверно превышал аналогичные параметры больных группы сравнения (ИВ САД: p=0,0019, p=0,007; ИВ ДАД: p=0,009, p=0,009 соответственно). Одним из важных критериев оценки АД являлось и определение степени ночного снижения САД и ДАД — суточного индекса (СИ), характеризующего сбалансированность в работе симпатического и парасимпатического звеньев вегетативной нервной системы. В основной группе по сравнению с контрольной группой было больше больных с СИ ДАД в диапазоне от 0,0% до 10,0% (нон-диппер) (p=0,034) с увеличением САД в ночное время (найт-пикер) (p=0,031). При оценке показателей ЦАД у пациентов с АГ и НАЖБП наблюдались статистически значимо более высокие показатели среднесуточного систолического (САДао) и диастолического (ДАДао) аортального давления (p=0,016, p=0,039 соответственно), САДао в дневные часы (p=0,027), САДао и ДАДао в ночные часы (p=0,002, p=0,003 соответственно) по сравнению с пациентами с изолированной АГ. При расчёте риска сердечно-сосудистых осложнений у пациентов с АГ и НАЖБП определено достоверное увеличение 10-летнего риска ССО по сравнению с пациентами с изолированной АГ (3,7 (1,6;6,0) vs 2,0 (0,6;4,3) %, p=0,013). Заключение: у пациентов с АГ и НАЖБП по сравнению с больными изолированной АГ выявлены более значимое повышение показателей САДср и ДАДср, увеличение СУП и вариабельности АД, ИВ гипертензии. В основной группе достоверно чаще выявлялись пациенты с ночным повышением САД, что говорит о большем риске сердечно-сосудистых осложнений у больных с АГ и НАЖБП. Кроме того, по сравнению с больными изолированной АГ у пациентов с АГ и НАЖБП выявлены более значимые повышения среднесуточных и ночных САДао и ДАДао.
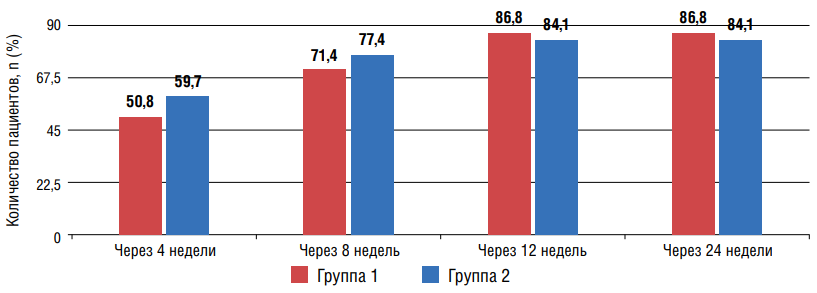
Цель: сравнить эффективность влияния двух вариантов комбинированной терапии на показатели офисного артериального давления (АД), параметры суточного мониторирования артериального давления (СМАД) и суточного профиля АД (СПАД) у пациентов с артериальной гипертонией (АГ), сочетанной с сахарным диабетом 2 типа (СД2) и неалкогольной жировой болезнью печени (НАЖБП). Материалы и методы: обследовано 137 пациентов с неконтролируемой АГ, сочетанной с СД2 и НАЖБП. После рандомизации методом «конвертов» больным I группы была назначена комбинация азилсартана медоксомила (Аз-М) с амлодипином (Амл), II — комбинация олмесартана медоксомила (Ол-М) с Амл. Исходно, через 4, 8, 12 и 24 недели измерялись показатели офисного АД, анализ параметров СМАД и СПАД проводился исходно и через 24 недели исследования. Результаты: уже через 12 недель в I и II группах 86,8% и 84,1% больных соответственно достигли целевого уровня (ЦУ) АД, который удерживался до конца исследования. Через 24 недели в обеих группах регистрировалось статистически значимое улучшение параметров СМАД и оптимизация профилей СПАД. В то же время приём комбинации Ол-М/Амл сопровождался более выраженной позитивной динамикой некоторых прогностически важных показателей СМАД. Заключение: несмотря на значимый антигипертензивный эффект на фоне применения обеих комбинаций, влияние на отдельные параметры СМАД Ол-М/Амл оказалось более выраженным.
Цель: оценка кардиометаболического профиля и факторов сердечно-сосудистого риска у женщин с анамнезом артериальной гипертензии (АГ) во время беременности. Материалы и методы: в обсервационное исследование по типу «случай-контроль» на базе проспективного когортного исследования включены 66 женщин, разделенных на две группы: I группа — с анамнезом АГ во время беременности (n=33), II группа (контрольная) — с нормотензивными беременностями в анамнезе (n=33). Мы применили метод сопоставления показателей склонности. Результаты: в структуре факторов кардиометаболического риска у женщин в I группе чаще преобладали АГ и ожирение в сравнении с контрольной группой. При оценке кардиометаболического профиля наиболее высокие значения среди женщин в I группе обнаружены по уровням глюкозы и иммунореактивного инсулина, гликированного гемоглобина крови, мочевой кислоты, аланиновой аминотрансферазы, аспарагиновой аминотрасферазы, С-реактивного белка и величине индекса инсулинорезистентности (HOMA-IR). Среди женщин в I группе оказались выше величины индекса массы миокарда левого желудочка, альбумина и альбумин/креатининового соотношения в утренней порции мочи, а также чаще выявлялась гипертрофия левого желудочка и повышение соотношения альбумин/креатинин выше 3,5 мг/ммоль в сравнении со II группой. Заключение: после применения метода сопоставления показателей склонности наиболее значимые межгрупповые различия были получены по наличию АГ, сывороточным концентрациям аланиновой аминотрансферазы, С-реактивного белка и по частоте выявления повышенного альбумин/креатининового соотношения.
Цель: провести оценку гиполипидемического эффекта, влияния на функцию эндотелия, окислительный стресс питавастатина в дозе 4 мг у больных с дислипидемией, артериальной гипертензией (АГ) и хронической обструктивной болезнью легких (ХОБЛ) исходно, в динамике через 4 недели и 12 месяцев лечения. Материал и методы: проспективное исследование включало 33 пациента (средний возраст — 60 [54;61] лет) с АГ, ХОБЛ и дислипидемией. Лабораторное обследование заключалось в определении липидного спектра, уровня продуктов перекисного окисления липидов (ПОЛ). С целью оценки переносимости назначенной терапии исследовались креатинин, билирубин, аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ). Для оценки функции эндотелия выполнена проба с эндотелийзависимой вазодилатацией (ЭЗВД). В качестве липидснижающей терапии был назначен питавастатин («Ливазо», Рекордати, Ирландия) в дозе 4 мг. Исходно, через 12 месяцев проведено ультразвуковое дуплексное сканирование сонных артерий с оценкой наличия атеросклеротических бляшек (АБ) в просвете сосуда. Проведение исследования одобрено Локальным этическим комитетом ГБОУ ВПО НижГМА Минздрава России (протокол № 10 от 25.12.2017). Результаты: через 4 недели лечения питавастатином в дозе 4 мг произошло достоверное уменьшение уровня общего холестерина на 26%, липопротеидов низкой плотности (ЛПНП) — на 33%, триглицеридов (ТГ) — на 19%, при этом липопротеиды высокой плотности (ЛПВП) увеличились на 18%. На фоне лечения питавастатином наблюдалось улучшение показателей эндотелиальной дисфункции (ЭД) и перекисного окисления липидов. Лечение питавастатином в дозе 4 мг не вызвало у пациентов побочных реакций. Заключение: коррекция нарушений липидного обмена у больных АГ с ХОБЛ путем назначения питавастатина в дозе 4 мг позволяет быстро снизить общий холестерин, ЛПНП и ТГ, положительно влияя на функцию эндотелия и процессы ПОЛ. Терапия питавастатином в стартовой дозе 4 мг у больных с дислипидемией, АГ и ХОБЛ безопасна. Через 12 месяцев регулярного приема питавастатина в дозе 4 мг отмечается регресс АБ.
Цель: анализ микробиоценоза верхних дыхательных путей (ВДП) и толстого кишечника у пациентов с хроническим компенсированным тонзиллофарингитом (ХКТФ). Материалы и методы: проведён анализ ретроспективного параллельного исследования состава микробиоценоза толстого кишечника и ВДП у 126 человек с ХКТФ. Контрольной группой являлись 25 условно здоровых людей. Для характеристики локального иммунитета слизистой глотки и толстого кишечника иммуноферментным методом проводили определение содержания провоспалительных (ИЛ-1β, ИЛ-2, ИЛ-6, ИЛ-8) и противовоспалительных (ИЛ-4, ИЛ-10) цитокинов в копрофильтратах больных ХКТФ. Результаты: у больных с ХКТФ были зарегистрированы выраженные нарушения в микробиоценозах ВДП (с преобладанием β-гемолитических стрептококков и грибов рода Candida, регистрируемых у 66,7% и 48,4% пациентов соответственно) и толстого кишечника (с умеренным снижением содержания бифидобактерий до lg 8,0 ± 0,2, лактобактерий до lg 6,3 ± 0,15, а также общего количества эшерихий до lg 6,4 ± 0,2), а также дисбаланс цитокинов (значительное увеличение содержания провоспалительного цитокина ИЛ-2, умеренное увеличение провоспалительного цитокина ИЛ-10) и значительное (более, чем в 15 раз) повышение местного синтеза γ-интерферона). Выводы: результаты исследования могут свидетельствовать о возможной транслокации микробов и их токсинов во внутреннюю среду организма, обусловливающую снижение иммунореактивности и развитие хронического системного воспаления. Эти данные должны учитываться при разработке и комплексной клинико-фармакологической оценке эффективности новых лекарственных средств для лечения ХКТФ.
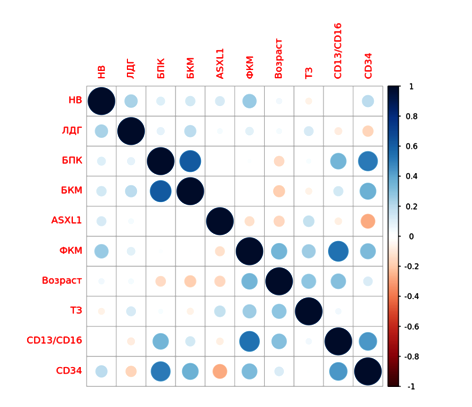
Цель: определить распространённость мутации c.1934dupG в гене ASXL1 и мутации R882H в гене DNMT3A при миелодиспластическом синдроме и их влияние на значимые клинические характеристики. Материалы и методы: в исследование были включены 33 мужчины и 17 женщин с медианным возрастом 57 лет (18–83) и верифицированным диагнозом миелодиспластического синдрома. В качестве контроля были взяты 22 добровольца без гематологической патологии, (8 мужчин, 14 женщин, от 22 до 65 лет). Во всех исследуемых группах было проведено ПЦР-исследование венозной крови с целью детекции мутаций c.1934dupG и R882H с помощью адаптированных способов анализа эффективности амплификации и рестрикционной аллель-специфической ПЦР с референсным секвенированием по Сенгеру. Результаты: мутация R882H не была обнаружена ни в одной из исследуемых групп. Мутация c.1934dupG не была обнаружена у лиц без гематологической патологии. Из-за недостатка концентрации выделенной ДНК из клеток венозной крови не удалось произвести анализа эффективности амплификации у 7 пациентов. Мутация c.1934dupG была обнаружена у 46% пациентов и встречается во всех группах риска по шкале IPSS-R, WPSS и MDS-CI. Не найдено различий при анализе выживаемости при наличии и отсутствии мутации c.1934dupG. Выводы: исследование показало, что разработанный способ по детекции мутации c.1934dupG в клетках венозной крови позволяет совершить оптимизацию молекулярно-генетической диагностики. Ограничением для проведения адаптированных анализов эффективности амплификации и рестрикционного анализа являлась степень лейкопении крови. Не было обнаружено влияния мутации c.1934dupG на клиническое течение миелодиспластического синдрома при сравнении некоторых твёрдых и суррогатных конечных точек исследования.
КЛИНИЧЕСКИЕ СЛУЧАИ
В рамках данной публикации представлено первое в РФ описание формы AFib амилоидоза с поражением почек. Выявление редкой формы амилоидоза стало возможным после морфологического исследования почек и типирования амилоида на АА и AL-формы, а также масс-спектрометрического исследования крови и мочи пациента.
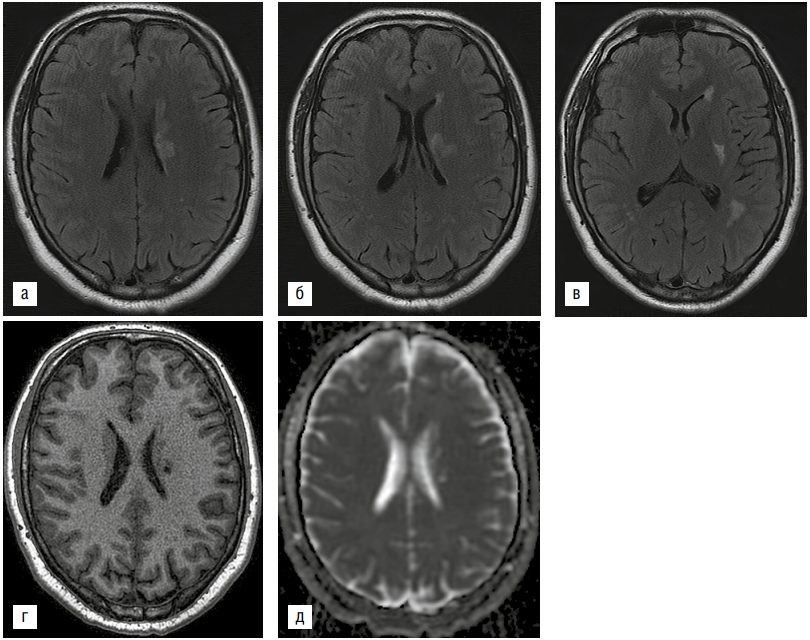
Представлен редкий случай развития ишемического инсульта на фоне геморрагической лихорадки с почечным синдромом (ГЛПС) у пациента 22 лет. Развитие инсульта в данном случае можно связать с такими факторами, как артериальная гипертензия, избыточный вес пациента, ДВС-синдром на фоне ГЛПС. Данное наблюдение представляет интерес для специалистов неврологического и инфекционного профилей.
ОБМЕН ОПЫТОМ
В статье обсуждается понятие и образовательная роль клинической конференции при подготовке ординаторов терапевтических специальностей на кафедре госпитальной терапии. Цель проведения клинической конференции ординаторов - совершенствование профессиональных и универсальных компетенций и формирование клинического мышления у будущих терапевтов в процессе преподавания внутренних болезней. Авторы рассматривают клиническую конференцию как эффективную форму образовательного процесса, сочетающую самостоятельную деятельность учащихся, взаимодействие с преподавателем, формирование базовых навыков для будущей врачебной деятельности.